- +1
慢性肾脏病如何治疗?能治好吗?这个病例让你重新认识肾脏病
原创 李青大夫 肾病科普 收录于话题#慢性肾脏病60#尿毒症3#糖尿病18#高血压17
文 | 天津市泰达医院 李青
这是一位外地患者,一位46岁的男士。发现高血压9年,近几年一直在服用降压药,但服药后血压仍然较高。发生痛风3年,频繁发作,一痛就吃止痛药,从没有接受过正规检查、治疗。
4个月前他的痛风又发作了,朋友劝他:别盲目用药了,好好做个检查吧。他听从朋友的建议去医院检查,结果却查出了大问题。
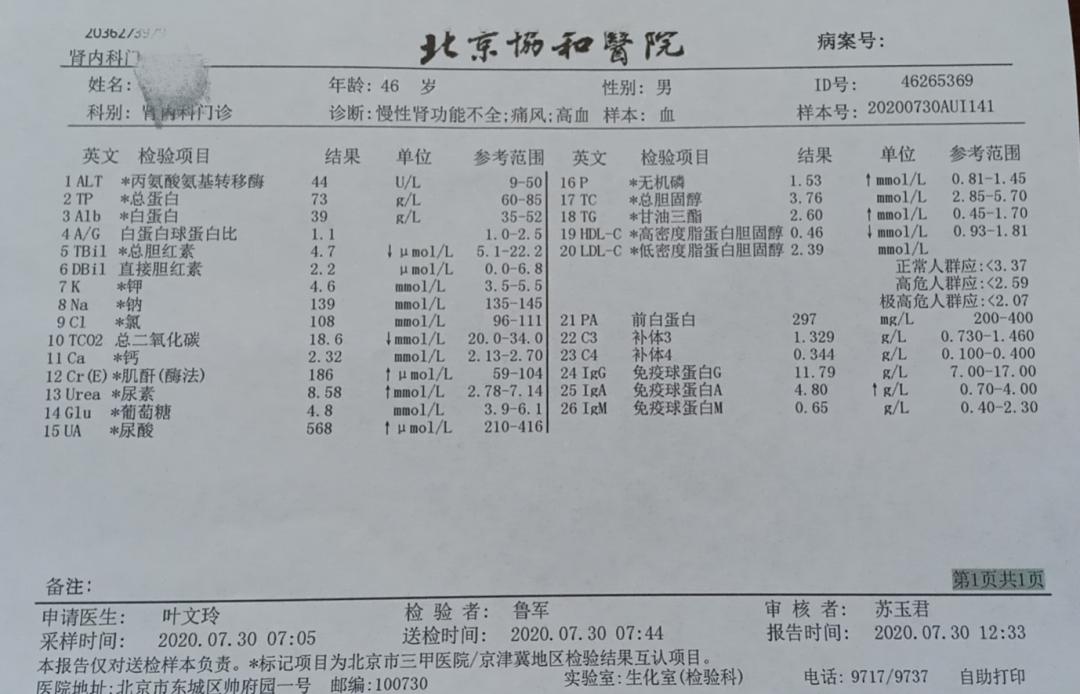
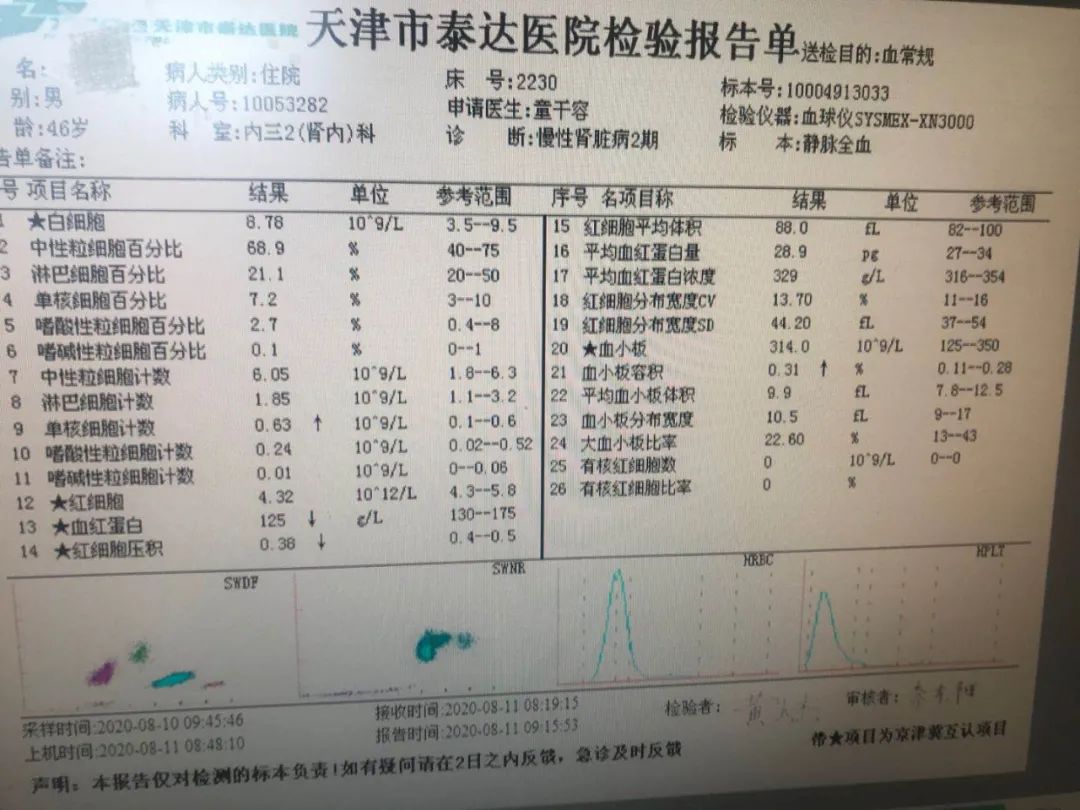
检查发现,他不但血尿酸高,而且血肌酐也高175μmol/L,尿蛋白2+。
血肌酐升高就意味着肾功能下降,肾功能出问题了,这还了得!
为了避免检验误差,于是他又复查了几次,结果都差不多,血肌酐波动在157~217.6μmol/L之间,尿蛋白定量为1.27g/d。他沉不住气了,于是去北京就医。

他托人找到了我。
一、发现肾脏病,应遵循以下处理程序
1、肾脏病是什么原因?
首先要明确病因,是原发于肾脏的疾病比如慢性肾小球肾炎,还是其他疾病引起的肾损害比如糖尿病肾病、高血压性肾脏病、狼疮性肾炎、紫癜性肾炎、痛风性肾病等。
2、尿蛋白定量是多少?
根据尿蛋白定量能判断病情的严重程度,而且还能评估治疗效果。
3、血压多少?
一般来说,有没有高血压是判断肾脏病病情轻重的重要指标,血压也是慢性肾脏病治疗的重要靶目标。
4、肾功能如何?
肾功能是对慢性肾脏病严重程度进行分级的重要指标。
5、血红蛋白是多少?
肾脏病有急性和慢性之分,肾衰竭也有急性肾衰和慢性肾衰之别。血红蛋白多少、有没有贫血是鉴别急性肾衰和慢性肾衰的重要指标。
举个简单例子,发现血肌酐升高,就意味者肾功能衰竭。但这个肾衰竭是急性形成的,还是慢性形成的呢?
一般来说,如果没有贫血,则急性肾衰的可能性大;如果同时有贫血,则慢性肾衰的可能性大。
6、其他指标如何?
肾脏大小如何?是否有钙磷代谢障碍?是否有水肿、心衰等其他并发症。
我翻看他之前的检查结果,发现:
1、他的空腹血糖略高,但没有达到糖尿病的诊断标准,没有糖尿病史,所以基本上排除了糖尿病肾病。
2、他在协和医院做的自身抗体、风湿三项、抗磷脂酶A2受体抗体、ANCA、免疫固定电泳等检查都没有问题,可以排除狼疮性肾炎、系统性小血管炎、多发性骨髓瘤、原发性膜性肾病等引起的肾脏病。
3、他的痛风病史比较短,而且痛风性肾病主要引起肾间质和肾小管损害,很少会出现蛋白尿。他的尿蛋白定量超过1.5g/d,所以也基本上排除痛风性肾病。
根据病史分析,他最大的可能是高血压性肾脏病或者慢性肾小球肾炎。
此外,他身高178cm,体重最重达120kg,尽管近4个月身体发现问题后开始减重,现在的体重也将近100kg,所以也不排除肥胖相关性肾病。

离开时我告诉他,无论是什么原因的肾脏病,对出现蛋白尿者应该大量使用沙坦类或者普利类降压药,即可严格控制血压,又可降低蛋白尿、延缓肾损害。
所以我给他调整了降压药,让他加用沙坦类降压药代文,而且是2倍的剂量。过几天后他来住院。
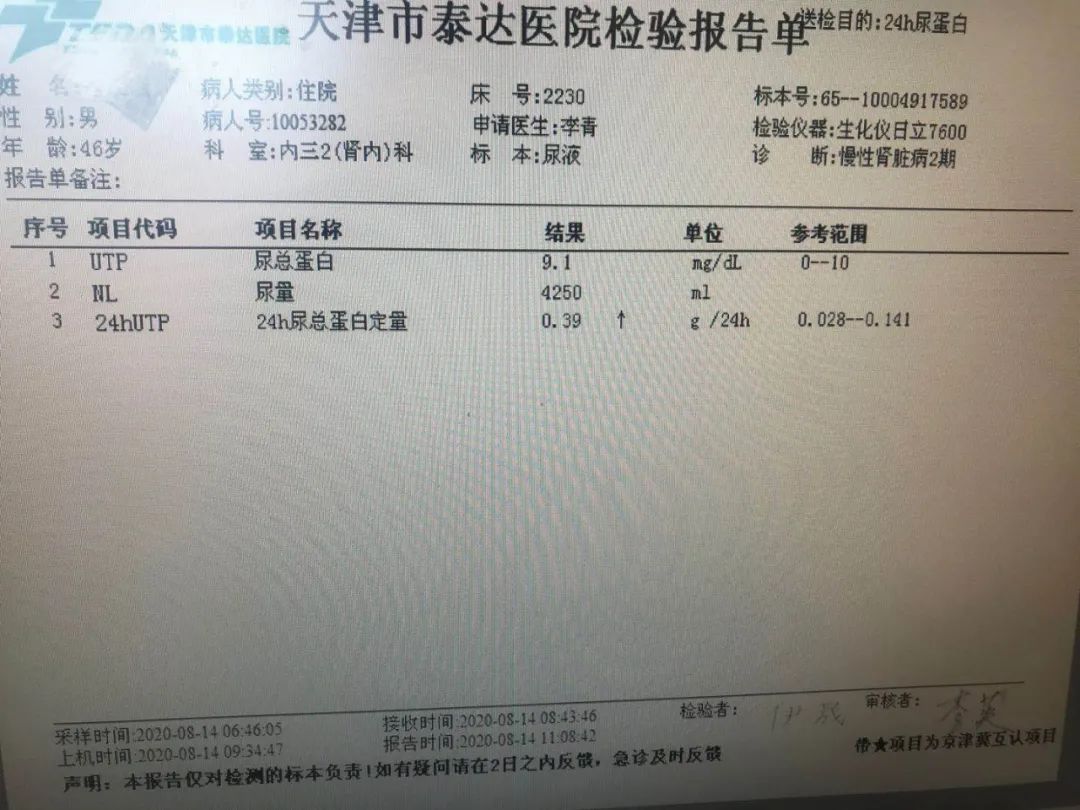
入院后复查尿蛋白定量0.67g/d,再复查,0.36g/d,都不到1g/d,这个尿蛋白定量就无需肾穿了。
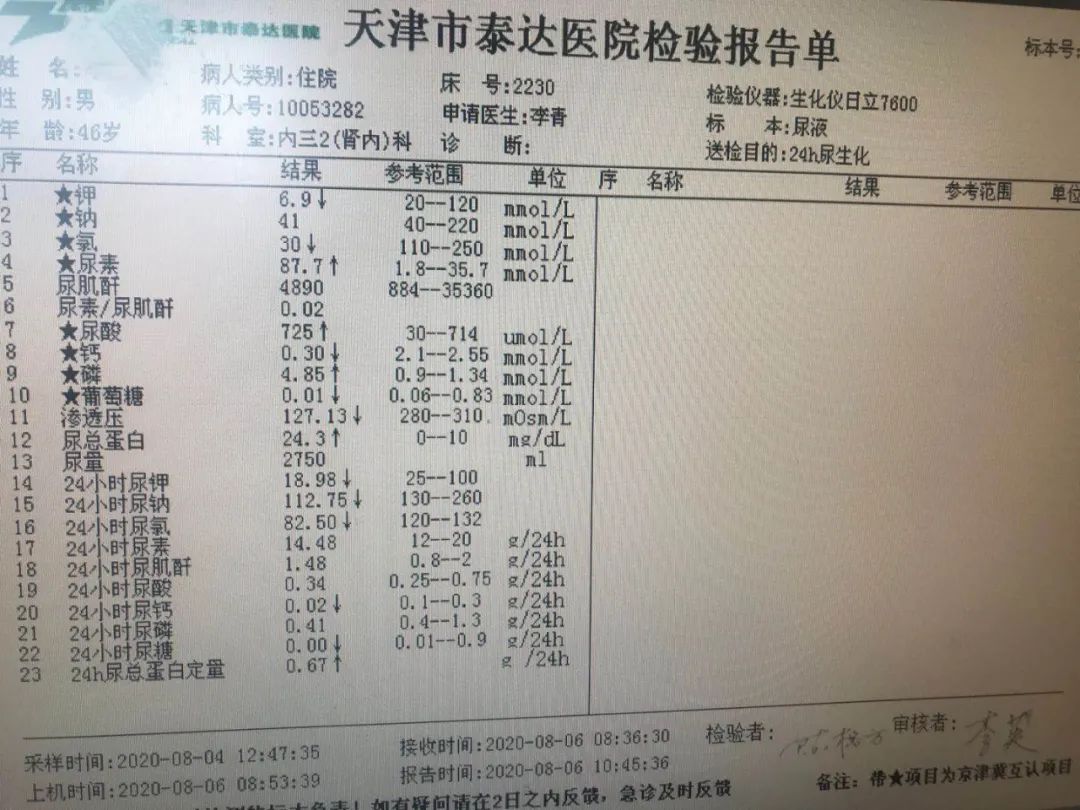
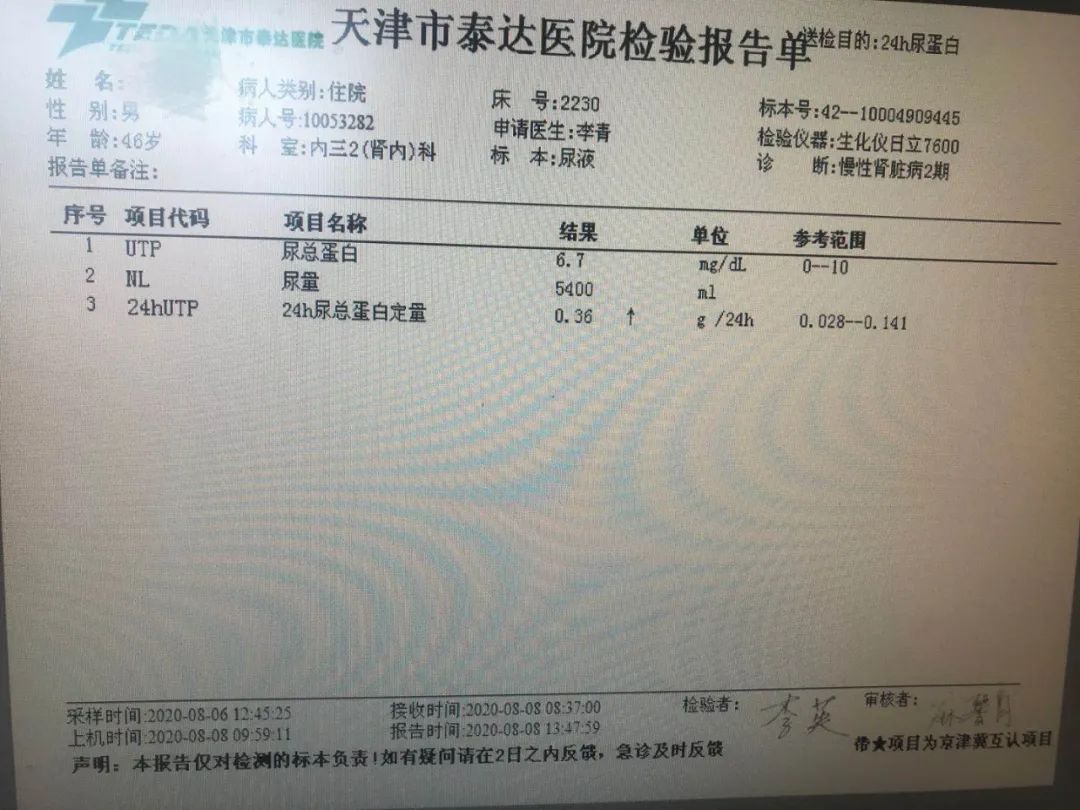
结合病史及检查结果,初步诊断他的肾脏病是高血压性肾脏病,不排除肥胖相关性肾病,高尿酸和止痛药也许也参与了肾损害。
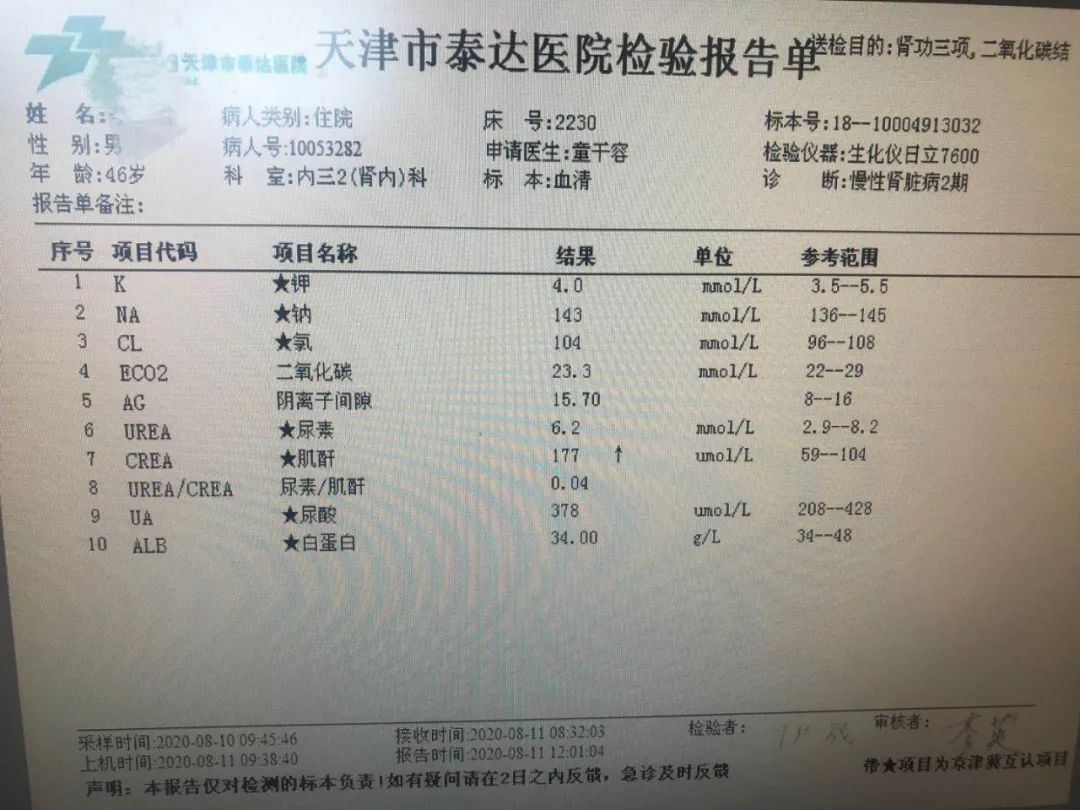
通俗的说,他已经是中度肾衰了。此外他还有轻度贫血,考虑是慢性肾衰竭。
二、慢性肾脏病的治疗措施
无论什么原因的慢性肾脏病,如果得不到有效控制,最终的结局就是肾功能受损和慢性肾功能衰竭,直至尿毒症。
而早发现、早治疗,避免发生肾功能受损,遏制肾脏病的进展,及时修复肾损伤,是慢性肾脏病的主要治疗措施。
1、控制病因,治疗原发病
控制病因,治疗原发病,才能从根本上控制慢性肾脏病的进展。
原发性肾小球肾炎,以及系统性红斑狼疮、系统性小血管炎肾炎、紫癜性肾炎等,都是自身免疫损伤参与了发病过程,所以对符合条件者一般要抑制免疫治疗,包括使用糖皮质激素,或者联合使用免疫抑制剂。
糖尿病肾病的根本原因是高血糖,所以要严格控制血糖;
高血压性肾脏病的根本原因是高血压,所以需要降压;
痛风性肾病应该降尿酸、肥胖相关性肾病应该减肥、药物性肾病应该停用致病药物等。
2、严格控制血压、降低蛋白尿
肾脏受损后大都会出现高血压,称肾性高血压,而高血压又反过来加速肾功能的恶化,血压越高,肾功能的恶化越快。
而控制血压,将血压控制在130/80mmHg以下,是遏制肾功能下降最有效的措施之一。
此外,心、脑血管并发症是慢性肾脏病的第一大死因,其中高血压扮演了“最恶”的角色,而控制血压则可以明显减少心脑血管疾病的发生率。
所以,控制血压是慢性肾脏病最核心的治疗,应贯穿于慢性肾脏病治疗的始终。

但二者不能合用,只能选择其中一种。
慢性肾脏病的血压非常难控制,除了ACEI和ARB外,常需合用其他种类的降压药,比如长效钙拮抗剂、利尿剂、β受体阻断剂甚至α受体阻断剂等。
3、降低蛋白尿
蛋白尿本来是肾脏受损的结果,但大量蛋白尿又反过来加重肾损伤。同样,尿蛋白量越大,肾功能的恶化越快。
所以,降低尿蛋白,也是慢性肾脏病的核心治疗之一。
尿蛋白越低,肾功能越稳定,蛋白尿的控制目标是0.3g/d以下。
在药物选择上,除了上述的沙坦类或者普利类降压药之外,新近上市的列净类降糖药(SGLT2抑制剂)比如卡格列净、达格列净和恩格列净,除了降糖之外,也有明确的降尿蛋白和肾脏保护作用。
最初发现,列净类降糖药可以降低糖尿病肾病患者的蛋白尿,并延缓糖尿病肾病患者的肾功能损害。
后来大量的研究发现,这一类药物对有蛋白尿的非糖尿病肾病,比如IgA肾病、膜性肾病等,也有降尿蛋白和肾脏保护作用。
目前认为,沙坦类降压药和列净类降糖药,是糖尿病肾病和合并蛋白尿的非糖尿病肾病的最佳治疗组合。
4、控制饮食
慢性肾脏病,首先要控制盐的摄入量,每天5g以下或者更低。如果出现肾功能下降,还有低盐低脂优质低蛋白饮食,少量摄入蛋白,摄入牛奶、鸡蛋、精肉等优质蛋白。
在优质低蛋白饮食的基础上,还可以配合开同(复方α酮酸)治疗,既保证营养需求,又减轻肾脏负担。
5、纠正肾性贫血
贫血可加速肾衰竭,并加重心、脑损害。纠正肾性贫血,也是遏制肾衰进展、预防心脑血管疾病的重要治疗措施。
经典的治疗是选择使用促红细胞生成素,静脉或者口服补充铁剂等,目前新上市的肾性贫血治疗药物罗沙司他效果更好。
6、治疗钙磷代谢障碍
补充活性维生素D比如骨化三醇或者帕立骨化醇,补充钙剂和拟钙剂,使用磷结合剂思维拉姆、碳酸镧等降血磷。
7、利尿消肿、纠正酸中毒等
8、利用肠道排毒作用
大部分代谢废物都通过肾脏排泄,但肾功能下降后,肠道的排毒作用代偿性增加,药用活性炭等吸附剂就是利用这个机理来降肌酐的。
此外,一些新研发的药物比如降钾药利倍卓、降钾树脂,降磷药思维拉姆和碳酸镧等,也是利用肠道“排毒”的机制来发挥作用的。
9、肾脏替代治疗
如果肾脏病加重,发展到终末期肾病(尿毒症)后,还要进行肾脏替代治疗,包括血液透析,腹膜透析,肾移植等。
回来再说这位患者。
他原来用的降压药是长效地平类降压药,入院前,我给他加用了大量代文(缬沙坦)。他的尿蛋白定量从1g/d以上降到了1g/d以下,除了他严格的控制饮食比如减盐、减重、戒酒之外,还与他大量使用沙坦类降压药有直接关系。
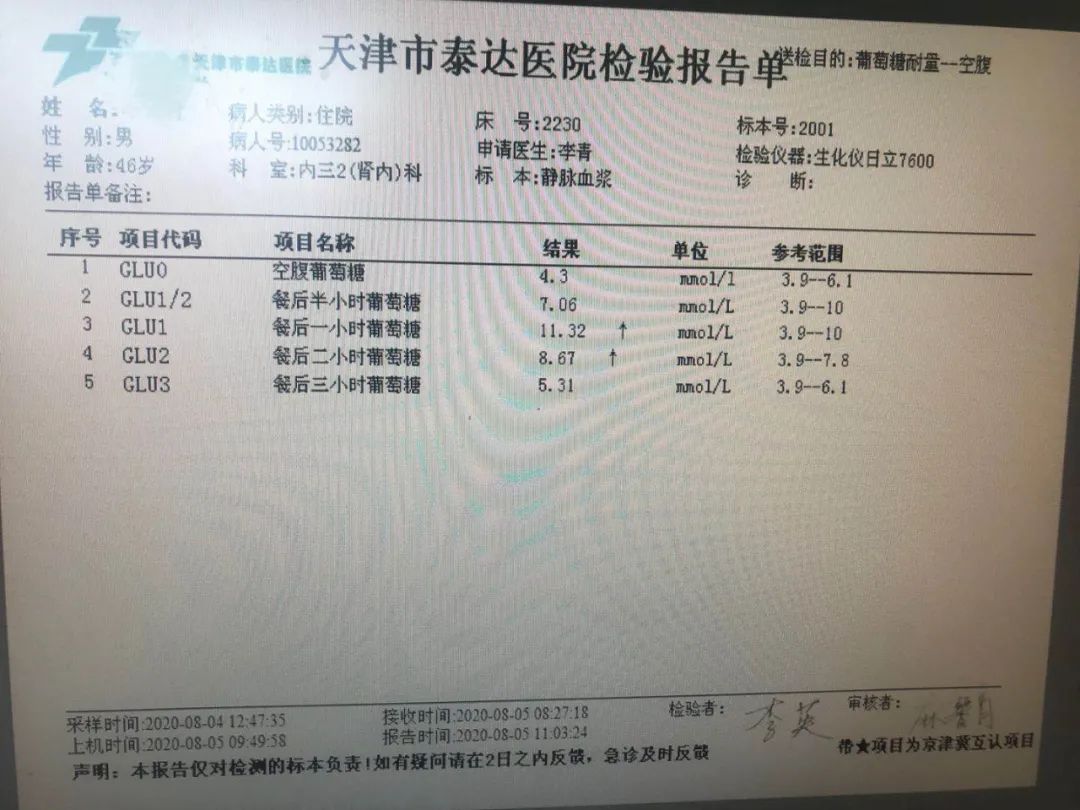
此外,入院后我们给他做了糖耐量试验,他的空腹血糖是4.3mmol/L,餐后1小时血糖是11.32mmol/L,餐后2小时血糖是8.67mmol/L,考虑是糖耐量异常。
严格的说,他的肾病已经不是早期,但幸好发现时也不太晚,现有的治疗措施有效,病情初步得到遏制。
可以肯定的是,如果将血压、尿蛋白定量、血色素等各个指标控制达标,不出现特殊情况,不会发展到尿毒症。
一般说来,肾脏病是不可逆的,但不可逆不代表不能有效治疗。
我举一个例子,也许能帮助大家理解慢性肾脏病。
我们有两个肾脏,其实平时只有1/3的肾脏在工作,另2/3都在替补。这如同世界杯,每个队参赛队员23人,上场队员只有11人,其他人都在替补一样。
2018年世界杯,克罗地亚队第一场比赛后就因为一个球员违纪而将其除名。在余下的比赛中,在人员并不完整的条件下,克罗地亚队依然创纪录的获得了亚军。

轻度肾衰也是这个道理。
只要肾脏不再继续受伤害,剩余的肾功能也照样能保证患者顺利的度过一生。
关键是,“不要犯规”、“不要受伤”,不要再受伤害。
这位患者的治疗效果,别人也可以复制。
关键是配合医生,正规治疗。
完
本文为澎湃号作者或机构在澎湃新闻上传并发布,仅代表该作者或机构观点,不代表澎湃新闻的观点或立场,澎湃新闻仅提供信息发布平台。申请澎湃号请用电脑访问http://renzheng.thepaper.cn。





- 报料热线: 021-962866
- 报料邮箱: news@thepaper.cn
互联网新闻信息服务许可证:31120170006
增值电信业务经营许可证:沪B2-2017116
© 2014-2024 上海东方报业有限公司




