- +1
积极发现与管理病例:遏制COVID-19大流行的关键措施
原创 柳叶刀 柳叶刀TheLancet 来自专辑柳叶刀COVID-19精选文章

2020年3月11日,世界卫生组织(WHO)宣布2019冠状病毒病(COVID-19)疫情为全球大流行。截至5月31日,全球已报告超过590万病例,波及200多个国家和地区。为应对COVID-19大流行,各国根据本国流行状况、处置能力和社会特点制定了不同的防控策略。本文从中国目前的应对经验角度,描述了中国的COVID-19防控策略(包括围堵和压制)与具体措施。当前,中国的围堵策略取得了成功,基本阻断本地传播,但仍需持续实施强有力的压制策略,以防止输入病例再次引发本地传播。我们认为,积极发现与管理病例、追踪并隔离密切接触者是极其重要的围堵措施,也是中国当前和未来抗疫之路的必要组成部分。我们还描述了在成功围堵之后中国计划采取的后续措施。我们相信分享防控经验和有效防控措施,有助于全球各地更好的应对COVID-19大流行。
导言
COVID-19是由一种有别于传染性非典型肺炎(SARS)和中东呼吸综合征(MERS)冠状病毒的新型冠状病毒引起的传染病,传播迅速,很快在全球范围内对公众健康构成威胁。[1-3]自世界卫生组织(WHO)于3月11日宣布COVID-19疫情构成全球大流行至今,流行形势日趋严峻。[4]截至5月31日,超过200个国家和地区受到影响,累计报告病例超过590万,在一些国家疫情呈激增态势。[5]
本文介绍了基于证据和中国实践的防控策略与措施,希望在围堵和压制策略下推动积极的病例发现和病例管理措施,我们认为这有利于降低疫情带来的健康和社会经济损失,促使社会更早和安全地回归常态生活。本文还阐述了如何基于风险评估调整防控措施,并描述了长期防控目标和路径。
COVID-19的严重性和威胁
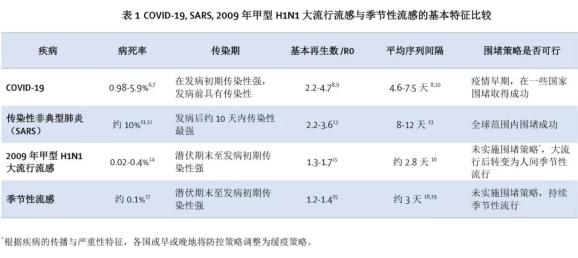
研究显示,COVID-19比季节性流感更严重、传染性更强(表1),它的基本再生数(R0)是后者的2倍。[8,15]季节性流感通常是自限性的,仅1.8%的病例需要住院。[20]但是,在中国超过一半的COVID-19报告病例出现肺炎并需要住院。[21,22]流感的病死率(Case fatality ratio, CFR)约为0.1%[17],而据估计COVID-19的病死率在中国湖北省为5.9%、湖北以外为0.98%[6]。在中国,COVID-19患者不论其临床严重性高低均被要求住院治疗,因此,与仅严重病例才住院的情形相比,此估计值能更真实的反映疾病谱。湖北外地区疫情发生较晚、病例识别能力随着经验累积有所提升,病例发现和救治更加及时,这可能是湖北和湖北以外地区病死率差别的原因。伦敦帝国理工学院的研究估计,经调整年龄后,中国全人群的感染死亡比(infection fatality ratio)为0.66%。[7]
中国的应对策略
自疫情初始至今,中国采取了两种应对策略:围堵策略和压制策略。策略的选择取决于诸多因素,包括阻断传播的可行性、对疾病严重程度的估计、疾病本身及其应对策略带来的社会经济影响、公众的接受程度和意愿,以及政府的决心和能力等。此两种策略,以及第三种未在中国实施的策略(即缓疫策略),均包含了一些相似或重叠的防控措施。三种基本策略均使用了大量的非药物干预措施(Non-pharmaceutical interventions, NPIs;表2)。
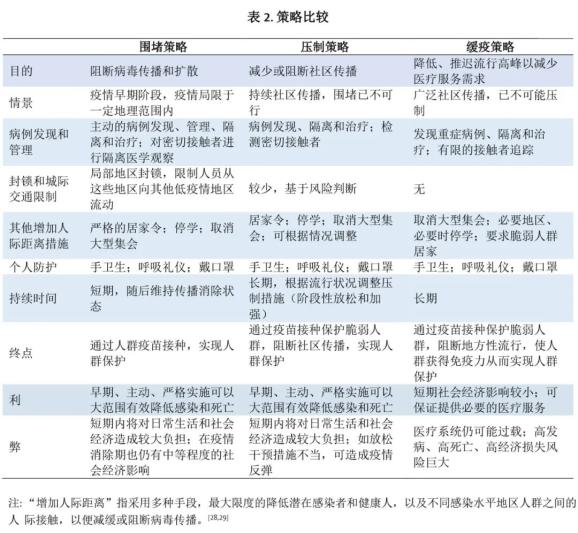
围堵策略适用于疫情早期,此时病例尚集中于局部地区,采取特定措施可阻断人际传播及向其他区域扩散。该策略的核心措施是积极发现并管理病例,对密切接触者进行追踪并隔离医学观察;必要时限制局部地区的人员流动。其他措施见表2。
对中国政府和民众而言,实施围堵策略也意味着极大挑战。国务院建立了联防联控机制领导并协调各部门,能够快速动员各类必要资源。这一指挥系统可以及时地大规模调配医疗资源。例如,在2天之内在武汉建成3座方舱医院。武汉建成的16家方舱医院救治了超过12000例患者。[30]3家P3移动实验室从其他城市转移到武汉,使得当地核酸检测能力在2月份即达到了35000人次/天。这些新建立的医院和实验室保证了每一例疑似病例均可被及时检测、治疗和隔离,其密切接触者也会被及时追踪和隔离医学观察。[31-33]
民众的支持至关重要。非关键行业的人们被要求尽可能待在家里;所有人均被要求避免聚会,外出时要戴口罩。自1月23日至4月8日,武汉封锁了所有城际交通和市内公共交通。整个国家不论是大城市或小乡村,均采取了至少一个月不同程度的内外部交通限制措施。许多志愿者参与了社区防控工作。各项工作都强调落实的及时性,医院须在2小时内报告确诊/疑似病例,实验室须在12小时内报告检测结果,各地疾病预防控制中心须在24小时内完成病例初步流行病学调查。
通过研究模型估计,如果没有实施这些围堵措施,中国COVID-19患者数将增加67倍。[34]据此模型评估,发现并隔离病例、追踪和隔离医学观察密切接触者是围堵策略的最有效措施——较旅行限制和减少接触的措施更为有效,能够避免更多的人员感染。[34]当这些措施与其他非药物干预措施综合运用时,效果更强。[34]发病率下降也与暂停市区公共交通、关闭娱乐场所和禁止大规模人群聚集相关。[35]
压制策略
当疫情在多个地区呈不同程度的暴发,通过围堵策略难以将传播限制在局部地区时,将采用压制策略。压制策略的核心措施与围堵相似,我们在表2中进行了总结。在成功进行了围堵后应立即实施压制策略,以巩固胜利成果、防止外来病例输入,避免重新出现社区传播。
压制策略的相关措施可降低有效再生指数(Re),减缓传播速度,使疫情保持在低流行状态。[36]当某个社区的Re保持降至1以下时,社区内传播终将停止。但是,保持严格的压制措施,尤其是增加人际距离的措施,会给社会经济带来巨大负担。伦敦帝国理工学院的研究结果显示[37],根据疾病监测数据,间断性的实施增加人际距离的措施,可以允许短时间内暂时放松干预措施,但是一旦病例数开始反弹,就应再次启动这些干预措施。因此,压制策略的一大挑战是如何平衡疫情防控与正常社会生活重建这两者间的需求,如何选择适宜的流行病学时机来放松或加强防控措施。当然,即使是在增加人际距离措施较为松弛的时期,也仍需维持积极发现、管理病例和追踪并隔离密切接触者等关键措施,以避免再次出现社区传播和疫情反弹,这是至关重要的。
围堵和压制策略的实现及可行性
COVID-19病毒主要通过有症状感染者传播。一项2147名密切接触者参与的队列研究表明,在所有核酸检测阳性的密切接触者中,有17%(22/132)无症状。[38]与此相似,日本钻石公主号邮轮暴发相关研究提示,约18%的核酸检测结果阳性者无症状。[39]中国的全国监测数据显示,多数新冠患者呈现出可识别的临床表现,其中约一半以上的患者出现肺炎,从而有助于病例早期被发现。[21,22,40,41]尽管COVID-19病毒有症状感染者可以在潜伏期、甚至可能持续无症状时亦可传播病毒,但其传播能力低于有症状感染者。[42-44]通过积极地识别有症状感染者(即患者)并对其密切接触者进行检测,可及早发现大多数无症状感染者。在早期采取适宜的病例隔离措施,可以降低传播风险。无症状感染者的传播性较低,而有症状感染者(即患者)通过现有敏感、特异的检测手段易于确诊。COVID-19病毒的以上特征支持此观点:通过积极识别和管理病例,以及追踪和隔离其密切接触者,可阻断其传播。
实施围堵和压制策略的核心措施,不仅可在疫情流行早期阻断传播,即使在发展至社区传播阶段时也仍然行之有效。前者如在中国湖北以外的省份所看到的事实,通过围堵使得有限的社区传播在一个月内得以遏制。后者如在中国湖北省(5900万人口),广泛社区传播在实施围堵不到2个月的时间里被终止(图)。
围堵或压制策略中最紧急和最重要的措施是扩大检测能力,确保或尽可能对每个疑似病例和所有确诊病例的密切接触者提供检测。[45,46]以中国核酸检测能力的提高为例,发病-诊断时间的中位数从1月初的平均12天缩短到2月初的仅3天。[47]
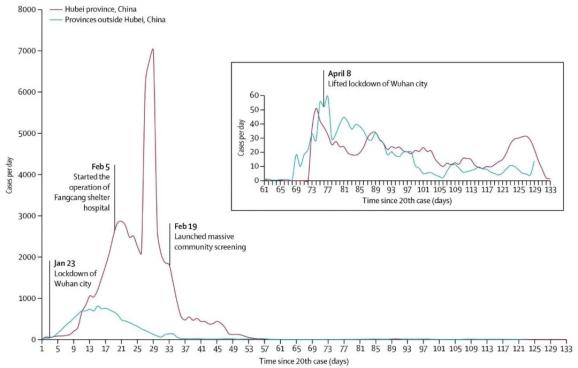
数据来自中国国家卫生健康委员会官方网站,更新至2020年5月31日。图为自累计发病数达20例后,每天新增报告病例数。自4月1日(对应图中湖北省曲线的第73天、湖北以外曲线的第69天)以来,病例数包括确诊病例和无症状感染者数总和。所有数据均采用最近的3日数据(当天和前两天)进行平滑处理。
围堵成功后的疫情应对策略
当前COVID-19流行现状
围堵策略在中国已取得成功。从4月1日到5月31日,中国国家卫生健康委员会公布的日均报告确诊病例及无症状感染者数为54例,绝大多数病例为境外输入病例或境外输入病例关联病例,平均每天新增报告0.6例死亡——最近1例新增死亡病例已是一个多月以前报告,即4月14日。[48]目前中国已无持续的社区传播,但国际输入病例引发本地传播的风险仍然广泛存在。鉴于目前中国绝大多数人员仍然普遍易感COVID-19病毒,中国面临再次发生COVID-19流行的风险。
防控COVID-19的长期目标与实现路径
中国目前的COVID-19发病和死亡水平均较低,但考虑到人群的普遍易感性,维持这种防控姿态对社会经济的影响是巨大且难以持续的。[49]这提出了两个问题:中国COVID-19防控的战略目标是什么,实现这一目标的途径是什么?
目前中国抗击COVID-19的战略目标是保持不发生本地传播或者使传播维持在较低水平,直至研发出安全有效的COVID-19疫苗,并广泛接种以形成人群免疫屏障。为此中国要将任何来源的COVID-19的传播风险降至最低。实现并维持发病和死亡很低的水平,将为紧急开发疫苗和治疗药物赢得时间。在COVID-19大流行的应对措施中,疫苗是全球的一项必要手段,其目的在于防止处于暴露或医疗风险的之中的人群被感染,并最终实现群体免疫以切断病毒传播。
疫苗需要获得各国监管部门的审批和WHO的资格认证,遵循批准的说明书使用,并通过全球合作伙伴关系实现公平分配。[50]根据未来可获得的COVID-19的相关信息与证据,疫苗最终可能需要纳入常规免疫规划。[51]目前尚不明确COVID-19疫苗的免疫原性、保护效果、安全性、产能和研发时间表等,还需时间进行大量的研究。此外还需要关注诸如抗体依赖性增强(ADE)和疫苗相关呼吸道疾病加重等问题。[52,53]疫苗研发成功并获得认证后,至关重要的是要在中国和全球范围内确保其供应充足,产能不足时要确定疫苗优先使用策略、并体现公平性。
实现人群免疫屏障目标的安全途径是使用压制策略代替围堵策略,并根据当地流行病学风险调整具体措施,采取必要的最低限度的保持人际距离的措施。[54]此阶段要继续实施遏制/压制策略的核心措施——发现和管理病例、追踪及隔离其密切接触者。及早发现病例并迅速处置,将传播阻断在最小地理区域内,从而将疫情对社会经济的影响降至最低——这就是此阶段策略重心。至5月中旬,中国已经将核酸检测能力扩大至每天150万份样本,并优先检测疑似病例及其密切接触者、发热门诊就诊患者、境外入境人员、医务人员以及养老院、监狱等重点场所的工作人员等。[55]
目前,我们需要开展更多研究并采取更多措施,以确保建立足够敏感的监测系统和强有力的应对机制,包括建立具有广泛可及性的实验室检测网络,保持医务人员的警惕性,同时继续提高公众的防护意识,并定期培训各地疾病预防控制中心和社区工作人员。加强监测相关研究,例如我们意识到无症状感染者(包括处于潜伏期的病例)可能对消除社区传播构成威胁,因此亟需开发能够快速识别无症状感染者的策略与方法。目前中国已经把无症状感染纳入了国家监测系统。中国国家卫生健康委员会已将全国COVID-19预防控制指南更新至第六版,[33]随着新的科学证据出现,将持续更新防控方案。
疫苗前景可期,但仍有失败的可能,万一安全而有效的COVID-19疫苗未能研制成功或者需要更多的时间,中国将与国际科学界合作,确定有效药物和治疗策略;通过通信技术创新,支持病例管理和识别有被感染风险的密切接触者;评估众多COVID-19防控措施的有效性和影响;公众参与评估社会对特定控制措施的接受程度。这些均将有助于政策制定者确定最有效、干扰程度最低且社会经济可接受的防控措施。
在全国范围内哪些具体措施正继续实施,哪些正在放松?
中国各地的社区严格管控措施已部分放松。除高风险地区(如有多起聚集性疫情的地区)外,曾在全国范围内广泛实施的旅行限制和到达目的地后实施隔离的措施已停止。武汉是中国最后一个取消旅行限制的城市。目前,国际旅行仍被极大削减,任何入境人员均须隔离医学观察两周。尽管许多毕业季的中学和大学生已经返回学校,但在中国许多地方仍然实施一定的保持人际距离的措施,包括禁止聚会、学校采取网络课程进行教学等。大多数地区的餐馆已经重新开放。但在医疗卫生机构、室内公共场所和公共交通工具中仍需佩戴口罩。大多数人已重新返回工作岗位,各地都在有序放松控制人际距离的措施。
如何基于风险评估和科技手段放松相关限制措施?
中国将以县级为单位,基于流行病学风险评估结果,调整控制人际距离的措施,使低风险地区的社会经济活动得以迅速恢复,中风险和高风险地区在风险下降时也能及时恢复社会经济活动。为了精准地支持不同风险等级地区的人员流动,采用基于通讯网络的健康码作为个人的电子通行证系统。[56] 各地内部以及地区之间共享健康码,并进一步在全国范围内实现共享。人们可通过广泛可用的手机应用程序申请健康码。健康码应用程序旨在创建人口流动不受限制的安全环境,同时有助于公共卫生专业人员识别病例的密切接触者。[57]
对于中国大多数地区而言,COVID-19的风险极低;这些地区已复工复产,餐馆和其他商店和企业已经重新开业。在中风险和高风险地区,实施轮岗制、错峰上下班、居家办公等保持人际距离的措施。公共场所正常营业,但需维持日常预防措施(例如戴口罩),密闭空间的娱乐休闲场所可通过预约和限流方式重新开放。[58, 59] 学校正在陆续恢复开展课堂教学。重点关注老年人、儿童、孕妇、学生、医务人员和严重慢性病患者等脆弱群体,以及养老院、监狱和医院等高危场所,采取适宜的防控措施并提供个人防护指导。
社区如何精准防控?
中国继续依托社区网络推进精准防控。[57]在低风险地区和无病例的社区,要求从高风险地区(或海外)进入的人员隔离14天。在中等风险地区和有散发病例或出现暴发的社区,将加强社区防控措施,但允许复工人员进出。社区将继续协助管理病例的密切接触者和康复出院病例。高风险地区或存在持续病毒传播的社区必要时将在一定范围内(例如城市、街道、社区,甚至更小单元)采取封锁措施,直至最后一名病例确诊后14天被封锁区域内无本地新增确诊病例。社区服务机构和志愿者将为被隔离人员提供生活必需用品。用人单位应采取常规预防措施,如通风、体温筛查、手卫生措施和环境消毒等。如果发现病例,应在最小的工作单位范围内(例如,同一办公室或同一车间)采取精准的围堵措施。
社区传播消除后如何促进常规服务恢复?
成功实现本地传播阻断之后,采取更加灵活的压制策略,将为重启各项常规服务带来重大益处。在消除COVID-19病毒社区传播前提下,基于风险评估来调整旅行限制和保持人际距离的管控措施,为在中国恢复暂停的日常社会服务创造了机会——包括其他各类传染病防控工作。例如,中国11万个疫苗接种门诊已恢复常规免疫服务,并正在完成为期两个月的疫苗补种运动,为因COVID-19而错过常规疫苗接种服务的儿童补种疫苗;学校的疫苗接种记录检查程序将在今年的8月和9月启用,从而确保3岁及以上进入幼儿园的儿童和6岁及以上进入小学的儿童能够达到更高的疫苗接种率。
讨论
中国通过实施围堵措施,显著降低了COVID-19的发病和死亡水平,并成功阻断了COVID-19病毒的社区持续传播。目前,中国由于人群感染率极低,绝大多数人员依然易受COVID-19病毒感染。因此,需要通过持续实施公共卫生措施来预防人群感染,同时中国正在研发疫苗和特异治疗药物,并采取对社会生产生活影响最小的防控措施,这也是中国的长期预防控制策略。围堵策略的成功实施树立了战胜疫情的信心,有助于采取果断行动遏制下一波COVID-19流行。病例发现和病例管理,以及对密切接触者的追踪和隔离医学观察,被实践证明是一项行之有效的防控措施。
成功控制COVID-19传播并积极进行病例和密切接触者识别与管理的其他国家包括冰岛、蒙古、新加坡、韩国和越南等。新加坡通过公共卫生防范诊所网络最大限度地检测疑似病人,并严格执行通过法律支持的轻症病人居家隔离令。[60]韩国尽其所能地扩大了检测范围,以便尽早发现病例。[61]韩国建立了600个筛查点开展COVID-19病毒核酸检测,包括公共卫生保健诊所、便民检测点。在全国范围内,一天可以进行15000多次检测。韩国实施分诊制度,轻症患者尤其是50岁以下者在指定地点集中治疗或者居家治疗,以减少对医院病床的占用;还采取了包括停课、封锁严重疫情地区和禁止集会等防控措施。[61]这些国家的核心干预措施是及时发现疑似、确诊病例并进行隔离管理,同时追踪和管理其密切接触者。
压制与围堵之外的另一种策略选项是缓疫。缓疫策略旨在保护脆弱人群,避免医疗服务系统过载或崩溃,降低对健康的影响并压低流行高峰——从而减缓传播和减少死亡。缓疫策略的核心干预措施并不是强化对每一个病例和密切接触者的发现和管理,而是侧重于重症病例的治疗和实施一定程度的非药物干预措施。在缓疫策略之下,轻症病例可能未被发现,成为感染源,导致社区传播。缓疫也许可以实现在很长一段时间后达成群体免疫,但却要付出高发病和高死亡的巨大代价。[37]甲型H1N1流感防控经验表明,非药物干预措施(除外病例发现、隔离和密切接触者追踪)可以减少50%的传播[62]——这样的措施可能不足以缓解由COVID-19流行引起的重症患者医疗需求。[37]随着病毒的持续传播,COVID-19流行可能会长期持续流行,直到获得有效的疫苗并通过广泛接种、建立免疫屏障才可能缓解。
总之,我们面对的是一种全新的、异常复杂的、破坏性极强的病毒。各国正处于不同的流行阶段:早期阶段、高位平台期,或刚刚取得第一阶段的胜利但面临来自境外输入病例的第二波冲击。各国需要根据本国流行现状和系统能力制定适宜措施。包括中国、新加坡和韩国在内国家的成功经验表明,在个体层面开展工作,识别和管理病例,并追踪和隔离其密切接触者是行之有效的防控措施。[37,60,61]
WHO一直以来致力于提供技术领导,支持会员国实施《国际卫生条例》和创新,以完善基于证据的COVID-19预防和控制战略。我们坚信,通过国际合作、分享和创新,并在联合国的组织协调下,可以更好地改变COVID-19全球大流行的轨迹。END
作者介绍
李中杰*,陈秋兰*,冯录召,Lance Rodewald,夏愔愔,俞海亮,张若尘,安志杰,殷文武,陈伟,秦颖,彭质斌,张婷,倪大新,崔金朝,王晴,杨孝坤,张慕丽,任翔,吴丹,孙校金,李媛秋,周蕾,戚晓鹏,宋铁,高福†*,冯子健†,中国疾病预防控制中心新型冠状病毒肺炎应急响应机制防控技术组策略小组;中国,北京 102206,昌平区昌百路155号。*共同第一作者,†共同通讯作者 * gaofu@chinacdc.cn
中国疾病预防控制中心 (李中杰,陈秋兰,冯录召,Lance Rodewald,夏愔愔,俞海亮,张若尘,安志杰,殷文武,陈伟,秦颖,彭质斌,倪大新,崔金朝,王晴,杨孝坤,张慕丽,任翔,吴丹,孙校金,李媛秋,周蕾,戚晓鹏,高福,冯子健)
广东疾病预防控制中心 (宋铁)
潍坊医学院 (张婷)
作者贡献
高福与冯子健主要构思了本文,李中杰、陈秋兰、冯录召、殷文武、安志杰、夏愔愔、陈伟和张婷共同参与文章设计。陈秋兰、夏愔愔、俞海亮、Lance Rodewald、张若尘、李中杰和倪大新查阅文献并撰写了初稿,秦颖、张婷、陈秋兰、杨孝坤、张慕丽、夏愔愔和王晴制作了表格,崔金朝和任翔进行了绘图,高福、冯子健、李中杰、陈秋兰、夏愔愔、俞海亮、张若尘、Lance Rodewald、秦颖、倪大新、陈伟、张婷、彭质斌、安志杰、吴丹、孙校金、李媛秋、戚晓鹏和宋铁审查并修改了稿件。本文全体作者认可最终版本。
利益声明
本研究文章无利益冲突。
致谢
本研究获得国家科技重大专项(2018ZX10101002-003-002;2016ZX10004222-009)、中央防治经费(131031001000015001)项目资助。研究资金资助没有参与该研究的准备。
参考文献
1. Tan W, Zhao X, Ma Z, et al. A novel coronavirus genome identified in a cluster of pneumonia cases: Wuhan, China 2019−2020.China CDC Weekly 2020; 2: 61–62. http://weekly.chinacdc.cn/en/article/id/a3907201-f64f-4154-a19e-4253b453d10c (accessed May 26, 2020).
2. Zhu N, Zhang D, Wang W, et al. A novel coronavirus from patients with pneumonia in China, 2019. N Engl J Med 2020;382: 727–33.
3. Wang C, Horby PW, Hayden FG, Gao GF. A novel coronavirus outbreak of global health concern. Lancet 2020; 395: 470–73.
4. World Health Organization. WHO Director-General’s opening remarks at the media briefing on COVID-19. March 11, 2020.https://www.who.int/dg/speeches/detail/who-director-general-sopening-remarks-at-the-media-briefing-on-covid-19---11-march-2020(accessed May 26, 2020).
5. World Health Organization. Coronavirus disease 2019 (COVID-19)situation report—132. May 31, 2020. https://www.who.int/docs/default-source/coronaviruse/situation-reports/20200531-covid-19-sitrep-132.pdf?sfvrsn=d9c2eaef_2 (accessed June 1, 2020).
6. Leung K, Wu JT, Liu D, Leung GM. First-wave COVID-19transmissibility and severity in China outside Hubei after control measures, and second-wave scenario planning: a modelling impact assessment. Lancet 2020; 395: 1382–93.
7. Verity R, Okell LC, Dorigatti I, et al. Estimates of the severity of coronavirus disease 2019: a model-based analysis. Lancet Infect Dis 2020; 20: 669–77.
8. Li Q, Guan X, Wu P, et al. Early transmission dynamics in Wuhan, China, of novel coronavirus-infected pneumonia. N Engl J Med2020; 382: 1199–207.
9. Flaxman S, Mishra S, Gandy A, et al. Report 13: estimating the number of infections and the impact of non-pharmaceutical interventions on COVID-19 in 11 European countries. March 30, 2020. https://spiral.imperial.ac.uk:8443/handle/10044/1/77731 (accessed May 26, 2020).
10. Nishiura H, Linton NM, Akhmetzhanov AR. Serial interval of novel coronavirus (COVID-19) infections. Int J Infect Dis 2020;93: 284–86.
11. Munster VJ, Koopmans M, van Doremalen N, van Riel D, de Wit E.A novel coronavirus emerging in China: key questions for impact assessment. N Engl J Med 2020; 382: 692–94.
12. Donnelly CA, Fisher MC, Fraser C, et al. Epidemiological and genetic analysis of severe acute respiratory syndrome. Lancet Infect Dis 2004; 4: 672–83.
13. Lipsitch M, Cohen T, Cooper B, et al. Transmission dynamics and control of severe acute respiratory syndrome. Science 2003;300: 1966–70.
14. Fraser C, Donnelly CA, Cauchemez S, et al. Pandemic potential of astrain of influenza A (H1N1): early findings. Science 2009; 324: 1557–61.
15. Biggerstaff M, Cauchemez S, Reed C, Gambhir M, Finelli L.Estimates of the reproduction number for seasonal, pandemic, and zoonotic influenza: a systematic review of the literature. BMC Infect Dis 2014; 14: 480.
16. Vink MA, Bootsma MC, Wallinga J. Serial intervals of respiratory infectious diseases: a systematic review and analysis. Am J Epidemiol 2014; 180: 865–75.
17. Reed C, Biggerstaff M, Finelli L, et al. Novel framework for assessing epidemiologic effects of influenza epidemics and pandemics. Emerg Infect Dis 2013; 19: 85–91.
18. Gordon A, Tsang TK, Cowling BJ, et al. Influenza transmission dynamics in urban households, Managua, Nicaragua, 2012–2014.Emerg Infect Dis 2018; 24: 1882–88.
19. Levy JW, Cowling BJ, Simmerman JM, et al. The serial intervals of seasonal and pandemic influenza viruses in households in Bangkok, Thailand. Am J Epidemiol 2013; 177: 1443–51.
20. US Centers for Disease Control and Prevention. Estimated influenza illnesses, medical visits, hospitalizations, and deaths in the United States: 2017–2018 influenza season. Nov 22, 2019.https://www.cdc.gov/flu/about/burden/2017-2018.htm (accessed May 26, 2020).
21. Guan WJ, Ni ZY, Hu Y, et al. Clinical characteristics of coronavirus disease 2019 in China. N Engl J Med 2020; 382: 1708–20.
22. Wu Z, McGoogan JM. Characteristics of and important lessons from the coronavirus disease 2019 (COVID-19) outbreak in China: summary of a report of 72314 cases from the Chinese Center for Disease Control and Prevention. JAMA 2020; 323: 1239–42.
23. Hubei Provincial Bureau of Statistics. Wuhan statistical yearbook:2018. Oct 1, 2018. http://tjj.hubei.gov.cn/tjsj/sjkscx/tjnj/gsztj/whs/201911/P020191104653356795480.pdf (accessed March 19, 2020).
24. World Health Organization. The global health observatory.https://www.who.int/data/gho/data/indicators/indicator-details/GHO/hospital-beds-(per-10-000-population) (accessed May 26, 2020).
25. Thompson H, Imai N, Dighe A, et al. Report 7: estimating infection prevalence in Wuhan City from repatriation flights. March 9, 2020.https://spiral.imperial.ac.uk/handle/10044/1/77295 (accessed May 26, 2020).
26. Økland H, Mamelund SE. Race and 1918 influenza pandemic in the United States: a review of the literature. Int J Environ Res Public Health 2019; 16: 2487.
27. Johnson NP, Mueller J. Updating the accounts: global mortality of the 1918–1920 “Spanish” influenza pandemic. Bull Hist Med 2002;76: 105–15.
28. World Health Organization. COVID-19 strategy update. April 14, 2020. https://www.who.int/publications-detail/covid-19-strategy-update---14-april-2020 (accessed May 26, 2020).
29. European Centre for Disease Prevention and Control. Rapid risk assessment: coronavirus disease 2019 (COVID-19) pandemic—increased transmission in the EU/EEA and the UK, eighth update. April 8, 2020. https://www.ecdc.europa.eu/en/publications-data/rapid-risk-assessment-coronavirus-disease-2019-covid-19-pandemiceighth-update (accessed May 26, 2020).
30. Chen S, Zhang Z, Yang J, et al. Fangcang shelter hospitals: a novel concept for responding to public health emergencies. Lancet 2020;395: 1305–14.
31. Chinese Center for Disease Control and Prevention. Guidelines forinvestigation and management of close contacts of COVID-19 cases. China CDC Weekly 2020; 2: 329–31.
32. Chinese Center for Disease Control and Prevention. Guidelines forCOVID-19 epidemiological investigations. March 17, 2020.http://weekly.chinacdc.cn/fileCCDCW/journal/article/ccdcw/2020/19/PDF/Annex-1.pdf (accessed May 26, 2020).
33. National Health Commission of the People’s Republic of China. Protocol on prevention and control of COVID-19 (edition 6). March 7, 2020. https://www.chinadaily.com.cn/pdf/2020/2.COVID-19.Prevention.and.Control.Protocol.V6.pdf (accessed May 26, 2020).
34. Lai S, Ruktanonchai NW, Zhou L, et al. Effect of non-pharmaceutical interventions to contain COVID-19 in China. Nature 2020; published online May 4. https://doi.org/10.1038/s41586-020-2293-x.
35. Tian H, Liu Y, Li Y, et al. An investigation of transmission control measures during the first 50 days of the COVID-19 epidemic in China. Science 2020; 368: 638–42.
36. James A, Hendy SC, Plank MJ, Steyn N. Suppression and mitigation strategies for control of COVID-19 in New Zealand. medRxiv 2020;published online March 30. DOI:10.1101/2020.03.26.20044677(preprint).
37. Ferguson N, Laydon D, Nedjati Gilani G, et al. Report 9: impact of non-pharmaceutical interventions (NPIs) to reduce COVID19mortality and healthcare demand. 2020. March 16, 2020.https://spiral.imperial.ac.uk/handle/10044/1/77482 (accessed May 26, 2020).
38. Chen Y, Wang A, Yi B, et al. The epidemiological characteristics of infection in close contacts of COVID-19 in Ningbo city. Zhonghua Liu Xing Bing Xue Za Zhi 2020; 41: 667–71 (in Chinese).
39. Mizumoto K, Kagaya K, Zarebski A, Chowell G. Estimating the asymptomatic proportion of coronavirus disease 2019 (COVID-19)cases on board the Diamond Princess cruise ship, Yokohama, Japan, 2020. Euro Surveill 2020; 25: 2000180.
40. World Health Organization. Operational considerations for case management of COVID-19 in health facility and community. March 18, 2020. https://www.who.int/publications-detail/operational-considerations-for-case-management-of-covid-19-inhealth-facility-and-community (accessed May 26, 2020).Health Policy8 www.thelancet.com Published online June 4, 2020 https://doi.org/10.1016/S0140-6736(20)31278-2
41. The Novel Coronavirus Pneumonia Emergency Response Epidemiology Team. The epidemiological characteristics of an outbreak of 2019 novel coronavirus diseases (COVID-19)—China,2020. Feb 17, 2020. http://weekly.chinacdc.cn/en/article/doi/10.46234/ccdcw2020.032 (accessed June 3, 2020).
42. Rothe C, Schunk M, Sothmann P, et al. Transmission of 2019-nCoVinfection from an asymptomatic contact in Germany. N Engl J Med 2020; 382: 970–71.
43. Bai Y, Yao L, Wei T, et al. Presumed asymptomatic carrier transmission of COVID-19. JAMA 2020; 323: 1406–07.
44. Ye F, Xu S, Rong Z, et al. Delivery of infection from asymptomatic carriers of COVID-19 in a familial cluster. Int J Infect Dis 2020;94: 133–38.
45. Watson C, Cicero A, Blumenstock J, Fraser M. A national plan toenable comprehensive COVID-19 case finding and contact tracing in the US. April 10, 2020. https://www.centerforhealthsecurity.org/ourwork/publications/a-national-plan-to-enable-comprehensivecovid-19-case-finding-and-contact-tracing-in-the-us (accessed May 26, 2020).
46. Gudbjartsson DF, Helgason A, Jonsson H, et al. Spread ofSARS-CoV-2 in the Icelandic population. N Engl J Med 2020;published online April 14. DOI:10.1056/NEJMoa2006100.
47. World Health Organization. Report of the WHO–China joint mission on coronavirus disease 2019 (COVID-19). Feb 28, 2020.https://www.who.int/publications-detail/report-of-the-who-chinajoint-mission-on-coronavirus-disease-2019-(covid-19) (accessed May 26, 2020).
48. National Health Commission of the People’s Republic of China. Epidemic notification. May 31, 2020. http://www.nhc.gov.cn/xcs/yqtb/list_gzbd.shtml (accessed June 1, 2020; in Chinese).
49. The Lancet. Sustaining containment of COVID-19 in China. Lancet 2020; 395: 1230.
50. Yamey G, Schäferhoff M, Hatchett R, Pate M, Zhao F, McDade KK. Ensuring global access to COVID-19 vaccines. Lancet 2020;395: 1405–06.
51. COVID-19 Vaccines Technical Working Group. Establishment of the NIAC Technical Working Group on COVID-19 Vaccines. China CDC Weekly 2020; 2: 383–84. http://weekly.chinacdc.cn/en/article/id/be683f13-0d56-471e-bd04-ebab8521a95e (accessed May 26, 2020).
52. Graham BS. Rapid COVID-19 vaccine development. Science 2020;published online May 8. DOI:10.1126/science.abb8923.
53. Hotez PJ, Corry DB, Bottazzi ME. COVID-19 vaccine design: the Janus face of immune enhancement. Nat Rev Immunol 2020;published online April 28. DOI:10.1038/s41577-020-0323-4.
54. Kupferschmidt K. The lockdowns worked: but what comes next? Science 2020; 368: 218–19.
55. The National Health Commission of the People’s Republic of China. Press conference of the Joint Prevention and Contro lMechanism of the State Council on May 16, 2020. http://www.nhc.gov.cn/xcs/fkdt/202005/e78dfc196504497586f324f0d9a5bc36.shtml(accessed May 29, 2020; in Chinese)
56. The Joint Prevention and Control Mechanism of the State Council. National guidelines for prevention and control measures for work resumption of enterprises and in different risk areas. April 7, 2020.http://www.gov.cn/zhengce/content/2020-04/09/content_5500685.htm (accessed May 26, 2020; in Chinese).
57. The Joint Prevention and Control Mechanism of the State Council. Precise and refined guidance for community prevention, control and service work against COVID-19. April 14, 2020.http://www.gov.cn/zhengce/zhengceku/2020-04/16/content_5503261.htm (accessed May 26, 2020; in Chinese).
58. The Joint Prevention and Control Mechanism of the State Council. Further notice on COVID-19 prevention and control work in keypublic areas, working units and key places. April 6, 2020.http://www.gov.cn/zhengce/content/2020-04/08/content_5500241.htm (accessed April 20, 2020; in Chinese).
59. The Joint Prevention and Control Mechanism of the State Council. Guiding opinions on the normalization of COVID-19 prevention and control. May 8, 2020. http://www.gov.cn/zhengce/content/2020-05/08/content_5509896.htm (accessed May 29, 2020; in Chinese).
60. Wong JEL, Leo YS, Tan CC. COVID-19 in Singapore: current experience—critical global issues that require attention and action. JAMA 2020; 323: 1243–44.
61. Her M. How is COVID-19 affecting South Korea? What is our current strategy? Disaster Med Public Health Prep 2020; published online April 3. DOI:10.1017/dmp.2020.69.
62. Bootsma MC, Ferguson NM. The effect of public health measures on the 1918 influenza pandemic in US cities. Proc Natl Acad Sci USA2007; 104: 7588–93.
*中文翻译仅供参考,所有内容以文章原文为准。
本文为澎湃号作者或机构在澎湃新闻上传并发布,仅代表该作者或机构观点,不代表澎湃新闻的观点或立场,澎湃新闻仅提供信息发布平台。申请澎湃号请用电脑访问http://renzheng.thepaper.cn。





- 报料热线: 021-962866
- 报料邮箱: news@thepaper.cn
互联网新闻信息服务许可证:31120170006
增值电信业务经营许可证:沪B2-2017116
© 2014-2025 上海东方报业有限公司




