- +1
治疗鲍曼不动杆菌,常用抗菌药大盘点
原创 放荡不羁药匣子 医学界呼吸频道

老规矩,带着问题看文章~
临床工作中,
你遇到过鲍曼不动杆菌(AB)吗?
遇到AB后头大没大?
你知道AB抗感染治疗的药物吗?
如何区分定植还是感染?
同时培养出铜绿假单胞菌(PA)和AB
先覆盖谁?
抗菌药物的使用从来都不仅仅是药物与细菌间那么简单的事儿,不单纯是药物杀死细菌就算完美解决,这个作用还包括人体。
人体,抗菌药,病原菌就如同三角般相爱相杀。
抗菌药物虽能杀死病原菌,但也会对人体造成不良反应,联合用药不仅会增加对病原菌的疗效,也会增加对人体不良反应发生的风险。
因此我们总是提倡能一种抗菌药物解决的时候就不要联合使用,但遇到“棘手”的病原菌时,该联合出手时,也甭担心抗菌药物使用强度(DDD)而不敢用药,俗话说得好:“该用不用,也是滥用”!
今天我们聊聊我国最重要的“超级细菌”——鲍曼不动杆菌(AB)。
AB的特点就是具有强大的获得性耐药,作为超级细菌,宛如武学奇才,产酶、改变结合靶位、外膜孔蛋白丢失、主动外排泵,多种耐药武学集于一身,起步就是多重耐药(MDR)、广泛耐药(XDR),更有甚者全耐药(PDR),对常用的抗菌药物耐药率达50%以上,曾经号称G-最后一道防线的碳青霉烯类,在AB面前也被秒成了渣渣。
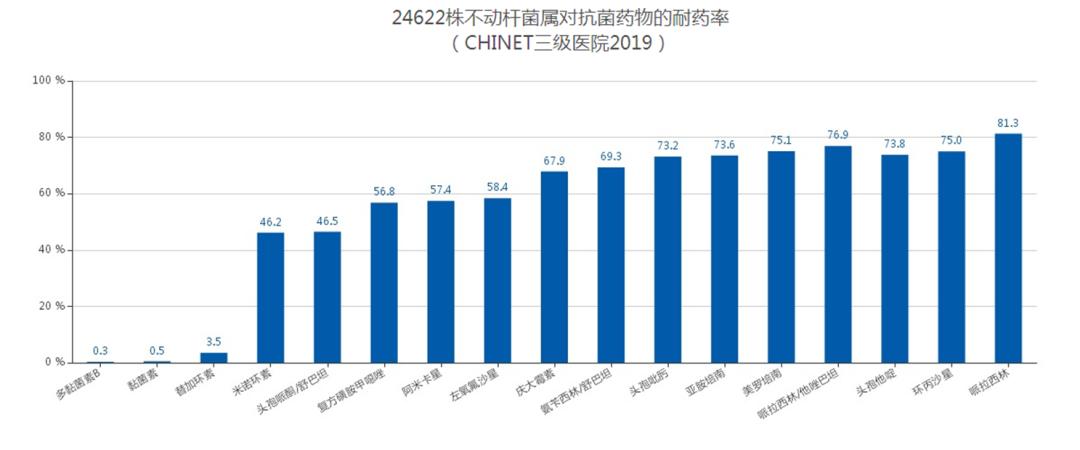
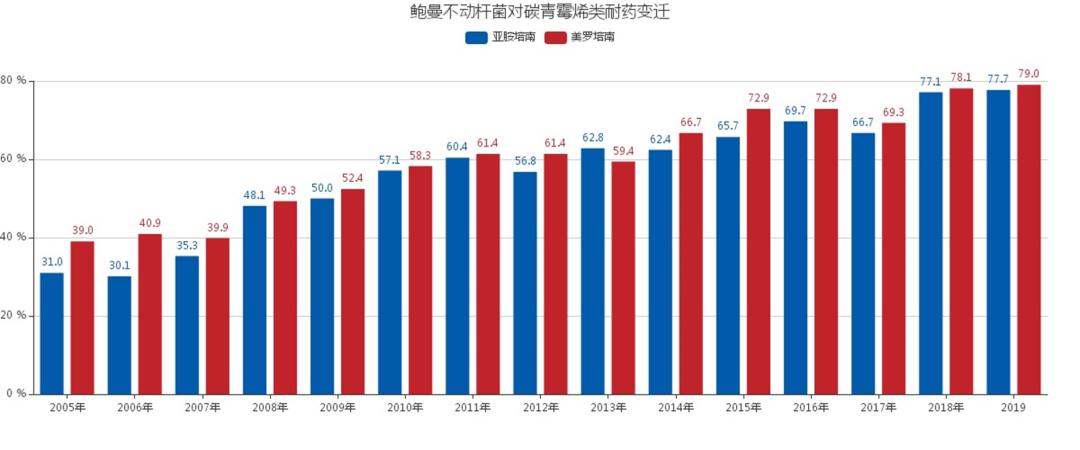
针对AB仅有少数抗菌药物敏感,如多黏菌素、替加环素、舒巴坦及其复合制剂,可这几个药真是不争气啊!
多黏菌素存在异质性耐药需要联合。替加环素体外抗菌活性良好,但组织分布广泛,血药浓度、脑脊液浓度低也要联合。舒巴坦国外推荐剂量最高可达8 g/d,而我国每日最高剂量不得超过4 g,远低于国际上推荐治疗AB感染时使用的剂量,也常常需要联合。
是时候表演真正的技术了,这把不用担心联合被说成是过度治疗或滥用了。
万万没想到!!!
该联合的时候不联合了,治疗XDR-AB由于药敏结果仅有四环素敏感,停用了所有抗菌药物,单用四环素鼻饲了!(真实案例,亲眼目睹,细思极恐,最终结果你应该猜到了!手动狗头)

因为四环素类抗菌活性相对较弱,单药使用鸭梨山大,极易耐药,又与替加环素存在交叉耐药,呵呵!你懂得!
那AB抗感染的
治疗原则是什么?
综合考虑病原菌敏感性:根据药敏结果尽可能选用敏感的药物。
感染部位:
根据感染部位选择组织浓度高的药物。
严重程度:
混合感染比例高,给予支持治疗和良好的护理,抗菌药物使用常常需联合,且剂量较大,疗程较长。
患者病理生理状况:
根据患者年龄、肝肾功能适当调整抗菌药物剂量。
抗菌药物的作用特点:
根据PK/PD理论制定合适的给药方案。
治疗AB的
常用抗菌药物有哪些?


联合用药的目的是因为替加环素血药浓度低,常规剂量很难达到有效治疗浓度,需要大剂量并且联合应用来减轻单药治疗的鸭梨山大。
其次是碳青霉烯类如美罗培南,对于MIC4-16 mg/L的菌株时,增加给药频次、加大给药剂量、延长滴注时间是可以克服低水平耐药的。
但是!对于CR-AR,美罗培南MIC>16 mg/L就封顶了,再怎么加频次,加剂量,哪怕24小时持续泵入也没用了,联合也没用!!!
还有就是多黏菌素联合用药问题,虽然多黏菌素的抗菌活性最强,但存在明显的异质性耐药,异质性耐药率为19%-100%。多黏菌素最大的特点就是舍生取义,异质性耐药菌株可部分恢复其他抗菌药物的敏感性,有的甚至多黏菌素耐药越严重,头孢哌酮舒巴坦敏感性越好,真是好人一生平安。
舒巴坦及其复合制剂的应用是因舒巴坦对不动杆菌属具有良好的抗菌作用,国外常用氨苄西林/舒巴坦,国内氨苄西林/舒巴坦耐药率相对较高,因此国内多数情况下使用头孢哌酮/舒巴坦。
氨苄西林/舒巴坦与头孢哌酮/舒巴坦常用配比均为(2:1),常见用法为3 g,q6h,以保证舒巴坦4 g/d的用量。也可单独使用舒巴坦制剂,常用量为1 g q6h。
但国外治疗MDR、XDR、PDR-AB感染时,舒巴坦用量可增至6 g/d甚至8 g/d,分3-4次给药,因此临床治疗时,在执行患者知情同意后,也可作为含舒巴坦复合制剂补充舒巴坦用量时应用。
药学小知识拓展
替加环素恶心和呕吐的发生率高,如有条件可在进餐时使用,可减少恶心的发生。还有疗效不佳可能因为血清药物浓度低,对治疗HAP/VAP时,高剂量较低剂量效果好,但替加环素不建议单药加倍,还是要联合使用。
多黏菌素E通常以U作为剂量单位,但剂量换算务必按前体活性基质(CBA)来计算剂量,必须仔细阅读药品标签换算!避免剂量错误!
U到mg的转换:
多黏菌素E 100万U= 多黏菌素E甲磺酸盐(CMS)80 mg= 多黏菌素E基质(CBA)30 mg
CBA与CMS剂量差距2.7倍,如把CMS推荐剂量当CBA给药,可造成剂量过大,可能导致严重不良反应,甚至雷霆嘎巴!
多黏菌素B相对简单,1 mg=1万U。
培养出AB就必须覆盖吗?
虽然AB院内感染最常见的部位就是肺部,容易导致HAP/VAP,但AB是条件致病菌,区别定植还是感染很重要,感染时需考虑的危险因素包括:长时间住院、入住ICU、接受机械通气、侵入性操作、抗菌药物暴露、严重基础疾病的。
如同时培养出铜绿假单胞菌(PA)和AB时,应首先覆盖PA。
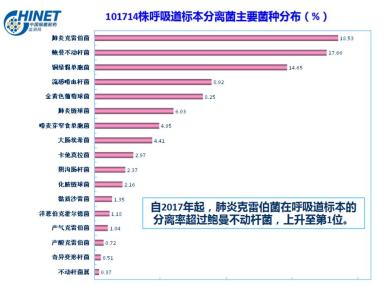
AB在呼吸道标本的分离率2017年之前一直霸占在榜首,但这不代表AB是呼吸道常见致病菌,其中不乏因为AB治疗周期长,反复多次送检导致的。
判断AB肺部感染时除了有一般细菌感染的表现以外还需参考以下内容:
是否有与肺炎相符合的临床症状、体征和影像学出现新的或持续或加重的肺部渗出、浸润、实变,考虑宿主因素(上述提到的危险因素);
再接受抗菌药物治疗好转后又加重,同时时间上与AB出现相符合;再是2次以上痰培养显示纯AB生长或优势生长的。
说点题外话,多支持和配合院感兄弟姐妹的工作,加强手卫生说100遍都不为过。还有关于阻断AB的传播一定要做好环境与设备的清洁消毒工作,曾经就见过因为使用呼吸机的AB感染,20出头的男生,家里农村房子卖了,最终因负担不起治疗费用而放弃~~~
最后想说关于抗菌药的联合使用至始至终也没说过是错的,而是建议在对的地方去联合,尽可能的保护抗菌药物,是为了延缓和减少耐药的产生。
一张基层医疗结构处方送给大家,希望引起大家的深思!双肺炎使用药物美洛西林、利巴韦林、氨曲南、帕珠沙星、阿奇霉素。

[1] 抗菌药物临床应用指导原则:2015年版/《抗菌药物临床应用指导原则》修订工作组主编.—北京:人民卫生出版社,2015
[2] 陈佰义,何礼贤,胡必杰,倪语星,邱海波,石岩,施毅,王辉,王明贵,杨毅,张菁,俞云松.中国鲍曼不动杆菌感染诊治与防控专家共识[J].中华医学杂志,2012(02):76-85.
[3] 热病——桑福德抗微生物治疗指南:新译第48版/(美)戴维·吉尔伯特(David N.Gilbert)等主编;范洪伟主译.—北京:中国协和医科大学出版社,2019.5
[4] 热病——桑福德抗微生物治疗指南:新译第46版/(美)戴维·吉尔伯特(David N.Gilbert)等主编;范洪伟主译.—北京:中国协和医科大学出版社,2017.7
[5] 全国细菌耐药监测网(CARSS)2018年全国细菌耐药问题监测报告(简要版)2019.11.19
[6] CHINET中国细菌耐药监测结果(三级医院2019年)2020.2.22
本文首发:医学界呼吸频道
本文作者:呼吸用药小组 放荡不羁药匣子
责任编辑:施小雅
一周好文放送



呼
xi
吸
tie
铁
fen
粉
临床遇到鲍曼不动杆菌,
大家是怎么处理的呢?
对文末的处方照片,
你有什么想说的吗?
本文为澎湃号作者或机构在澎湃新闻上传并发布,仅代表该作者或机构观点,不代表澎湃新闻的观点或立场,澎湃新闻仅提供信息发布平台。申请澎湃号请用电脑访问http://renzheng.thepaper.cn。





- 报料热线: 021-962866
- 报料邮箱: news@thepaper.cn
互联网新闻信息服务许可证:31120170006
增值电信业务经营许可证:沪B2-2017116
© 2014-2024 上海东方报业有限公司




