- +1
宝贝频繁刻板眨眼,是在卖萌吗?警惕儿童抽动障碍
原创 李翔 医学界儿科频道

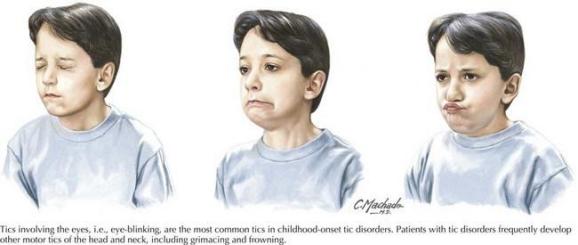
开启今天的小科普前,请大家先看下面几张图片,宝贝眨眼睛是不是非常萌、非常可爱?

再看个视频↓↓
这个眨眼是不是很不一样?有没有发现视频里的孩子眨眼睛、努嘴等动作非常刻板且有不适感?
没错,这个男孩以频繁且持续地眨眼、挤眼,伴面部抽搐为主要表现,是典型的Tourette综合征(TS),该病最早于1885年由法国医生Georges Gilles de la Tourette报道和描述,是抽动障碍的主要亚型。
那么问题来了,究竟什么是抽动障碍呢?
文章有点长,先看目录
一、什么是抽动障碍?
二、抽动障碍病因是什么?
三、抽动障碍有何特殊表现?
四、如何诊断抽动障碍?
五、确诊前,还要排除一些其他疾病
六、抽动障碍可引起的功能损害有哪些?
七、抽动障碍常见的共患病有哪些?
八、如何治疗抽动障碍?
九、抽动障碍的预后及预防
一、什么是抽动障碍?
抽动障碍(tic disorders,TD)是起病于儿童或青少年时期,以不自主的、反复的、快速的一个或多个部位运动抽动和(或)发声抽动为主要特征的一组综合征;包括短暂性抽动障碍、慢性运动或发声抽动障碍、发声与多种运动联合抽动障碍(抽动秽语综合征、Tourette综合征)。
抽动(tics)是一种不随意的、突然发生的、快速的、反复出现的、无明显目的的、非节律性的运动或发声。抽动不可克制,但在短时间内可受意志控制。包括以下几种:
①简单运动抽动:突然的、短暂的、没有意义的运动,如:眨眼、耸肩等;
②复杂运动抽动:稍慢一些的、持续时间稍长一些的、似有目的的动作行为,如:咬唇、刺戳动作、旋转、跳跃、模仿他人动作、猥亵动作等;
③简单发声抽动:突然的、无意义的发声,如:吸鼻、清咽、犬吠声等;
④复杂发声抽动:突然的、有意义的发声,如:重复特别的词句、重复自己或他人所说的词或句、秽语等。
所有形式的抽动都可因应激、焦虑、疲劳、兴奋、感冒、发热而加重,也都可因放松、全身心投入某事而减轻,睡眠时消失。
抽动障碍是儿童青少年中较为常见的一种障碍。目前报道:约5%~20%的学龄儿童曾有短暂性抽动障碍病史,慢性抽动障碍在儿童少年期的患病率为1%~2%,Tourette综合征的患病率为0.77%。男孩多见。

二、抽动障碍病因是什么?
抽动障碍的病因尚未完全明确。其中,以发声与多种运动联合抽动障碍(抽动秽语综合征、Tourette综合征)的病因研究最多,其病因复杂,可能是遗传因素、神经生理、神经生化及环境因素等相互作用的结果。
1.遗传因素:目前研究表明该病与遗传因素有关,但遗传方式尚不明确,可能为常染色体显性遗传。
2.神经生化因素:该病与神经生化因素之间的关系尚无最终定论。目前,最受关注的是兴奋性氨基酸,如谷氨酸和多巴胺系统间相互作用的异常导致了TS。
3.脑器质性因素:
①约50%~60%的患儿存在非特异脑电图异常;
②少数患儿存在头颅CT的异常,如脑萎缩;
③部分患儿存在左侧基底节缩小及胼胝体减小,提示患儿可能存在皮质-纹状体-丘脑-皮质通路的异常和脑的侧化异常;
④PET研究提示患儿存在双侧基底节、额叶皮质、颞叶的代谢过度。
对于Tourette综合征的患儿,需要注意的是严重的生理和社会压力、疲劳、焦虑等可导致抽动症状的恶化。
应急事件,如强烈的精神创伤或重大生活事件可能与TS有关。观看恐怖电视和刺激性强的动画片导致的精神过度紧张、学习压力过重等也影响TS。
此外,家教过严、父母对儿童的关心理解和保护不足、惩罚和拒绝过多也与TS有关。
5.其他因素:
1)有研究报道该病可能与β溶血性链球菌感染引起的自身免疫有关。
2)药物(中枢兴奋剂、抗精神病药):长期大量服用抗精神病药物(如氯氮平)、中枢兴奋剂(派甲酯、苯丙胺等)和雄激素、可卡因、吗啡等可引起抽动。
3)围产期因素:围产期异常,如孕妈承受较大的压力、吸烟、饮酒等,胎儿或新生儿疾病、低出生体重等可能是TS的危险因素。研究报道,低出生体重和使用产钳助产与TS患儿抽动严重程度有关,孕母吸烟将增加TS合并ADHD(注意缺陷多动障碍)和OCD(强迫症)的风险。
三、抽动障碍有何特殊表现?
首先,从临床表现来讲,分为以下几种:
1.运动型抽动:由躯体某些部位的单一抽动到多个部位或肢体的复杂复合抽动。起病通常从头面部肌肉的抽动开始,逐渐转向肩颈部、四肢、躯干部。
多表现为眨眼、摇头、努嘴、弄鼻、皱眉、点头、仰头、伸舌、舔嘴、耸肩、斜颈、搓手、握拳、举臂、踢腿、踮脚、收腹、挺胸、扭腰等,也有做“鬼脸”等其他复杂、鬼怪的行为。
2.发作性抽动:一般出现较晚。表现为似动物的叫声、哼声、清嗓、吸鼻、吐痰声、咳嗽等,也可有重复性语言或无意义、模仿语言或秽语。
3.感觉性抽动:一般出现在运动性抽动或发作性抽动之前,患儿身体局部有不适感,如压迫感、眼睛干涩不适、扭痛、鼻痒、躯体痒感、出汗、冷热感等时发生抽动,亦可为非局限性、无特异的感觉时抽动,如冲动和焦虑时发生抽动。
其次,从分型来讲,分为以下几种:
1.短暂性抽动障碍(transient tic disorder):多起病于3~10岁,其中4~7岁最多见,但也可早到2岁。主要临床表现为简单运动抽动,通常局限于头、颈、上肢,少数可出现简单发声抽动。抽动持续时间不超过1年。
2.慢性运动或发声抽动障碍(chronic motor or vocal tic disorder):通常起病于儿童早期。主要临床表现为一种或多种运动抽动或发声抽动,但运动抽动和发声抽动并不同时存在。其中以简单或复杂运动抽动最为常见,部位多涉及头、颈、上肢。发声抽动明显少于运动抽动,并以清嗓、吸鼻等相对多见。症状相对不变,可持续数年甚至终身。
3.发声与多种运动联合抽动障碍(抽动秽语综合征、Tourette syndrome):为抽动障碍中最为严重的一型。一般起病于2~15岁,平均起病年龄为7岁。主要临床表现为进行性发展的多部位、形式多种多样的运动抽动和一种或多种发声抽动,运动抽动和发声抽动同时存在。
该障碍症状一般起始于眼、面部单一运动抽动,时有时无,以后逐渐发展到颈部、肩部、肢体、躯干的抽动,并持续存在。抽动形式也从简单到复杂,最后出现秽语。通常发声抽动较运动抽动晚1~2年出现,多为简单发声抽动,复杂发声抽动较少,约15%的患儿存在秽语。
该障碍症状累及部位多,次数频繁,对患儿情绪、心理影响较大。约有一半患儿伴有强迫症,一半患儿伴有注意缺陷与多动障碍,并有部分患儿伴有自伤行为、情绪障碍或学习困难。
四、如何诊断抽动障碍?
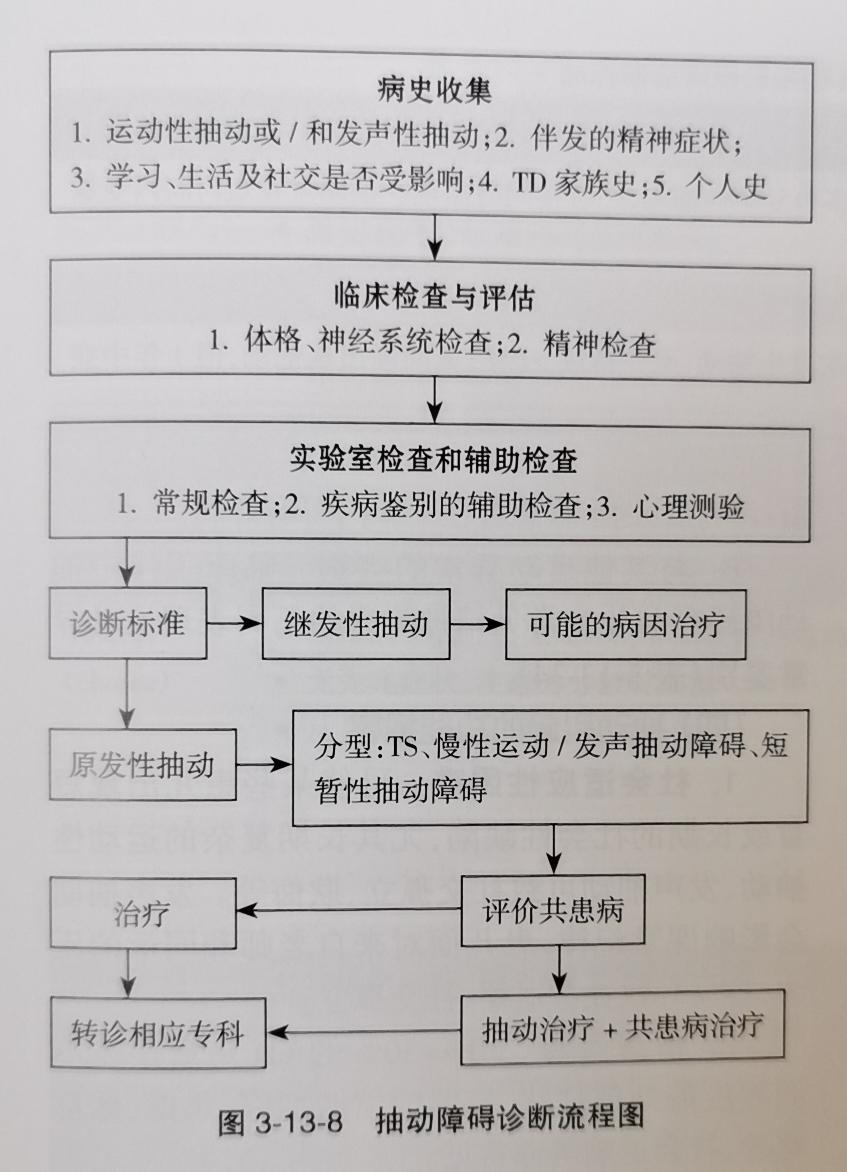
乍一看抽动障碍的表现多种多样,那只要有这些表现的宝贝就有抽动障碍吗?当然不是,抽动障碍的诊断是有严格诊断流程的。
那什么样的孩子就要高度警惕呢?一般来说,如果宝贝有抽动表现,天天发生且1天发生多次,持续两周以上,或抽动一天发生多次,或间断发生,但持续1年以上就建议家长带宝贝去儿童心理科就诊了。
以下是抽动障碍的诊断流程供参考:
1.短暂性抽动障碍:
①起病于18岁之前;
②有单个或多个运动抽动或发声抽动,常表现为简单运动抽动;
③抽动天天发生,1天多次,已持续2周,但不超过12个月;
④除外Tourette综合征、小舞蹈症、药物或神经系统其他疾病所致。
2.慢性运动或发声抽动障碍:
①起病于18岁之前;
②以运动抽动或发声抽动为主要临床表现,但运动抽动和发声抽动并不同时存在;
③抽动常1天多次,可每天或间断出现,抽动持续时间1年以上,1年中无持续2个月以上的缓解期;
④除外Tourette综合征、小舞蹈症、药物或神经系统其他疾病所致。
3.发声与多种运动联合抽动障碍:
①表现为多种运动抽动和一种或多种发声抽动,两者同时存在;
②日常生活和社会功能明显受损,患儿感到十分痛苦和烦恼;
③起病于18岁之前,抽动天天发生,1天多次,持续时间1年以上;或间断发生,1年中症状缓解不超过2个月。
④排除其他疾病。
五、确诊前,还要排除一些其他疾病
上面这些抽动障碍的诊断标准,都有一句“除外其他疾病”,那这里说的其他疾病有哪些呢?如果宝贝有抽动的表现就一定是抽动障碍吗?
下面我们一起来学习一下那些需要与抽动障碍相鉴别的疾病,及其表现与抽动障碍有何不同。
具体来说,我们需要与以下几种常见的引起抽动的疾病相鉴别:
1.风湿性舞蹈病:
又称小舞蹈症、感染性舞蹈症,与链球菌感染有关。病变主要累及尾状核、丘脑下核神经元,是一种可逆性炎性病变,多发于5~15岁儿童。早期有不安宁、易激惹、进攻性冲动和注意力不集中等表现;伴随不自主运动的表现日益严重并出现典型“舞蹈”样动作,肢体呈不自主、不规则快速运动,四肢动作较多,尤以肢体远端为著,多涉及面部,可波及全身,动作幅度较大;可伴有构音不全及咽下困难,但不会出现不自主发声或秽语,多为无发声抽动,抗风湿治疗有效。
2.肝豆状核变性:
又称Wilson病,是一种常染色体隐性遗传病。多在5~40岁出现临床症状,起病多缓慢隐匿,少数急性起病,主要表现包括进行性加重的锥体外系症状、肝硬化、精神症状、肾功能损害和角膜色素K-F环。实验室检查肝功能损害,血清铜蓝蛋白降低、尿铜排泄增加。7岁以上患儿眼角膜检查易见K-F环。颅脑MRI检查可发现基底节病变。

3.神经棘红细胞病:
神经棘红细胞病(neuroacanthocytosis,NA)是一种罕见的遗传病,病理改变涉及大脑、脊髓等多个部位。多见于青春期或成年早期,发病年龄8~62岁,男性多于女性。
临床表现以运动障碍为主,凡锥体外损害症状均可出现,以口面部不自主运动、肢体舞蹈最常见。此外,患儿亦常出现性格改变和精神症状。半数患儿可能出现进行性的智力减退,少数患儿亦有癫痫发作。实验室检查在外周血可见棘红细胞,血清肌酸激酶活动增高。颅脑CT和MRI显示有明显的尾状核局灶性萎缩伴侧脑室前角扩大。
4.癫痫:
患儿的部分运动性发作形式多样,表现为躯体某个部位的抽动,不伴随意识丧失。其中,肌阵挛型癫痫症状与运动抽动相似,但一般为无发声抽动,且症状出现时行脑电图检查有痫样放电,抗癫病治疗有效。
5.迟发性运动障碍(tardive dyskinesia):
儿童常有长期(大于1年)服用抗精神病药物史,减量或突然停药用后发生不自主运动障碍。迟发性运动障碍除了出现震颤外,还可出现所有类型的不自主动作,多为面部表现,甚至有多种不自主动作合并出现,自主运动时可减轻或消失,睡眠时症状消失。
6.其他:
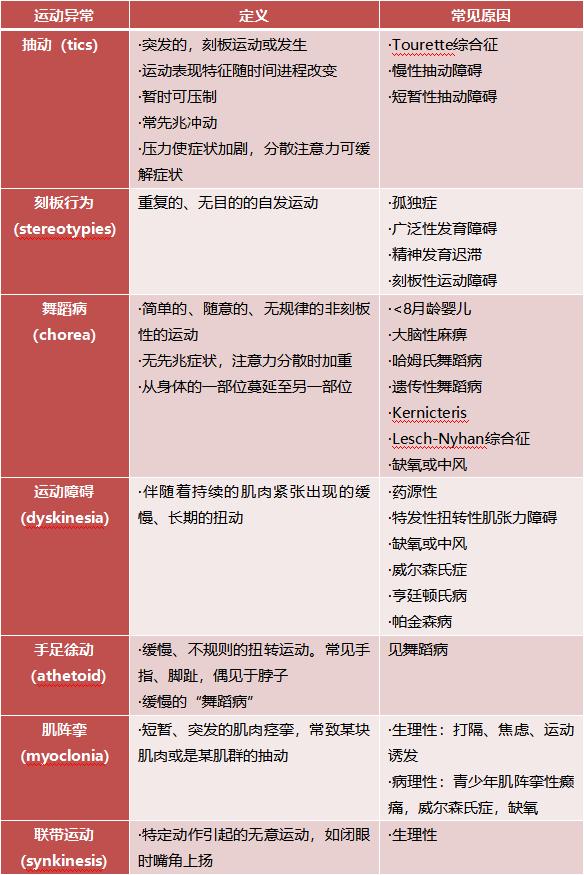
临床工作中抽动障碍需与儿童常见精神障碍的不同表现运动异常鉴别(如下图)。
表:抽动障碍与其他常见的儿童精神障碍中的运动异常
如果一个宝贝患有抽动障碍,除了有不可克制的抽动症状导致自身不适外,还有其他影响吗?

答案是肯定的,抽动障碍的宝贝可能会引起一些社会适应性及情绪障碍等表现,有研究显示,抽动障碍宝贝通常会引起以下几方面的损害:
1.社会适应性困难:可使某些患儿出现短暂或长期的社会性缺陷,尤其长期复杂的运动性抽动、发声抽动可致社交孤立、被欺侮等。发声抽动会影响课堂纪律,患儿面对来自老师和同学的压力,容易导致社会退缩、社交孤立。
2.情绪问题:20%~30%的抽动障碍儿童存在不同程度的抑郁症状,持续的情绪抑郁、焦虑、低自尊等,社会退缩等亦常见。
3.躯体损伤:抽动所致的重复的非生理性运动可引起抽动部位疼痛难受,使患儿烦躁易怒。部分抽动障碍儿童以为疼痛可缓解抽动症状,试图用自我伤害(如伸展手臂等)控制自己抽动。
4.其他损伤:抽动影响睡眠质量,导致入睡困难或因睡眠不足而出现白天的低觉醒状态。频繁的发声抽动影响患儿讲话,课间影响周围同学,儿童因抽动无法专心上课,影响学业。
七、抽动障碍常见的共患病有哪些?
抽动障碍是孤立存在的疾病吗?当然不是。有报道指出:在一些家庭中,Tourette综合征、其他类型的抽动障碍及强迫症间存在一定的联系。因此,提示Tourette综合征、其他类型的抽动障碍、强迫症可能为共同的遗传易感性的不同表达。
处理共患病、改善儿童的社会心理功能可能比单纯治疗抽动更重要。
常见的与抽动障碍相关的共患病有以下几个:
1.注意缺陷多动障碍:抽动障碍合并ADHD的患病率为21%~90%,部分抽动障碍儿童的ADHD症状可能先于抽动出现。合并ADHD者的抽动症状较单纯抽动障碍更严重,并且常伴随学业困难、社交障碍,同时也更易出现行为问题和其他的精神神经疾病。随着年龄增长,抽动症状可能缓解,但ADHD症状可持续至成年。
2.强迫症抽动障碍:儿童OCD的发生率约为11%~80%。合并症更易出现在症状严重的抽动障碍儿童上,强迫观念和强迫行为会随着TS病程延长而出现或加重。
3.学习障碍(LD):抽动障碍儿童合并LD比率为22.75%,国内报告为9.92%。抽动障碍儿童学业困难涉及多种因素,可因共患LD而表现为阅读障碍、计算和书写困难等,也可能是严重的TD、服用药物的不良反应、执行功能损害的直接后果或与共患ADHD、OCD等有关。
4.睡眠障碍:12%~62%的TS儿童有睡眠障碍,包括梦魇、夜惊、梦游、入睡困难、早醒等。
5.其他:13%~76%的抽动障碍患儿存在恶劣心境,7%~28%存在双相情感障碍,25%~70%的TS患儿出现暴怒发作。抽动障碍儿童的品行问题、违纪行为等均明显高于正常人,合并ADHD和(或)OCD者其品行障碍更严重。此外,抽动障碍亦可能合并孤独症谱系障碍、精神分裂症、人格障碍、自伤行为、特定习惯性障碍等。
八、如何治疗抽动障碍?
既然抽动障碍对儿童的影响这么大,那怎么样治疗呢?
常见的治疗分为药物治疗和心理行为治疗。
1.药物治疗
症状严重、影响儿童日常生活、学习和社交,或单纯心理行为治疗无效者应及早转诊儿童精神心理专科,在专科医生指导下进行合理的药物治疗。
用药原则:
①起始剂量小,待足够判断药物疗效后逐渐小计量加药;
②保持最低有效剂量,减少副作用;
③最小程度合并用药;
④加用或停用药物时每次仅能改变1种药物;
⑤缓慢减药,防止症状反弹加重。
2.心理行为治疗
心理行为治疗是短暂性抽动障碍、轻度慢性抽动障碍的主要治疗方法,也是严重抽动患者综合治疗的一个方面,对药物治疗起辅助作用,目标在于改善抽动障碍,干预共患病、改善社会功能。心理治疗不仅针对儿童,对家庭和学校的干预同样重要。
1)心理支持:通过进行支持性心理咨询,使儿童了解疾病的性质,减少因疾病而产生的自卑、自责,正确处理同伴关系,理性面对同伴的误解和嘲笑。
急慢性应激可加重抽动症状,因此应教会患儿应对应激的方法及应对同伴排斥和讥讽的方法。对于合并ADHD、OCD等的患儿,亦应给予相应的心理治疗。
2)家庭教育:使家长了解疾病的特征,儿童的表现是疾病而非故意调皮捣蛋,缓解家长的担心和焦虑,避免过度关注儿童的抽动行为。调整生活方式,密切观察和耐心等待抽动症状的消失通常是有效方法。心理咨询可缓解家长焦虑、紧张心情。
3)学校干预:学校老师和同学宣传抽动障碍基本知识,包容和关心抽动障碍儿童。因患病而影响学习的儿童,应适当减轻负担,鼓励儿童参加正常的学校生活,帮助其维持正常的伙伴关系,提高自尊心
4)行为治疗:年龄较大的儿童可通过行为治疗进行干预,主要的方法包括:
习惯方向训练(habit reversal training,HRT)
密集练习(massed practice,MP)
放松训练(relaxation training)
自我监察(self-monitoring,SM)
暴露和阻止应答(exposure and response prevention,ERP)
认知行为治疗(cognitive behavioral therapy,CBT)
生物反馈训练(biofeedback training)
自信心训练(assertiveness training)等。
但研究最多,应用最广的是HRT,已有充足的证据表明HRT可有效缓解抽动症状。其余方法尚缺乏大样本病例对照研究验证治疗效果。
九、抽动障碍的预后及预防
抽动障碍大多数可缓解,预后良好,少数症状迁延,但积极治疗,儿童可正常学习生活。
研究显示80%的10岁前起病的抽动障碍儿童青春期后症状可逐渐减轻,18岁时50%的症状消失;延续至成年的抽动障碍虽然不能完全缓解,但18岁后症状强度和频度有所减轻。部分合并其他行为障碍或精神障碍的儿童治疗困难。
抽动障碍的病因不明,遗传、神经递质、心理社会等多方面因素与TD发生有关。因此:
1.应尽量避免母亲孕期和婴儿出生时的各种危险因素,减少出生后不良的社会心理因素,以预防疾病的发生。
2.具有遗传易感性的儿童,遭遇心理应激时易诱发TD;加强个性塑造,及时疏导不良情绪,培养乐观积极的性格和处事态度,提高心理承受能力。
3.社会心理因素对TD有重要影响,儿童在家庭、学校和社会中遇到的各种使其紧张、焦虑的因素均可诱发或加重抽动症状。所以,加强父母的心理健康教育、改善教养方式、避免观看恐怖电视和刺激性强的动画片等易致精神紧张的因素,合理安排作息时间等均可降低TD发生风险。
最后,小编希望每位宝宝不仅身体上能茁壮成长,精神心理上也要健康快乐的成长!
我有妥瑞症(抽动症)
但它不能把我怎么样
↓↓
参考资料:
1.https://www.clinicalkey.com/#!/search/tic/%7B%22facetquery%22:%5B%22+contenttype:VD%22%5D%7D
2.Comprehensive Behavioral Interventionfor Tics (Tourette Association of America)(https://tourette.org/)
3.《小儿内科学》
4.《实用儿童保健学》
本文来源:医学界儿科频道
本文作者:李翔
责任编辑:李小荣
版权申明
本文原创 如需转载请联系授权
- End -
原标题:《宝贝频繁刻板眨眼,是在卖萌吗?警惕儿童抽动障碍!》
本文为澎湃号作者或机构在澎湃新闻上传并发布,仅代表该作者或机构观点,不代表澎湃新闻的观点或立场,澎湃新闻仅提供信息发布平台。申请澎湃号请用电脑访问http://renzheng.thepaper.cn。





- 报料热线: 021-962866
- 报料邮箱: news@thepaper.cn
互联网新闻信息服务许可证:31120170006
增值电信业务经营许可证:沪B2-2017116
© 2014-2026 上海东方报业有限公司




