- +1
【科技前沿】Annual Reviews:肺部衰老江湖,谁主沉浮?
以下文章来源于老顽童说 ,作者木易珊

公众号致力于传播衰老相关的前沿科研进展和趣味科普,帮助大家更深入地了解衰老背后的科学故事~
翻译 BY 木易珊
新型冠状病毒COVID-19席卷全球,严重影响了公共卫生安全以及社会经济的发展。这场史无前例的疫情让人们关注到了人体最为“娇嫩”的器官之一——肺。中医也有句话说“温邪上受,首先犯肺”。然而,关于衰老进程中肺脏的生理及功能变化仍有待于进一步研究。近日,来自美国威尔·康奈尔医学院的Soo Jung Cho教授和Heather W. Stout-Delgado教授在Annual Review of Physiology杂志上联名发表了文章“Aging and Lung Disease”,概述了近年来衰老的肺部及免疫系统中促疾病发生的相关进展,接下来就请大家和小编一起来听听这些“肺腑之言”。
作者:Soo Jung Cho教授(左),Heather W. Stout-Delgado教授(右)
(图片来自于网络)
衰老与肺部疾病
摘要
在全球范围内,人们的寿命逐年增加,据估计,到2050年,世界60岁以上人口的比例将接近翻一番。生理性的肺脏衰老与分子和生理变化有关,这些变化会导致肺脏功能改变、重塑和再生能力减弱,以及对急、慢性肺部疾病的易感性增加。随着老年人口迅速增长,有必要研究肺部常驻细胞及全身系统性免疫细胞的功能和细胞间的相互作用是如何发生变化的,以及如何增加发生感染的危险性和出现慢性肺部疾病的风险(如慢性阻塞性肺疾病和间质性肺纤维化)。本文主要对肺衰老及其免疫系统中促进疾病发生和进展的生理、结构和细胞变化进行了概述。
概述要点
1.细胞中的一些年龄相关变化(如成年干细胞耗竭、线粒体功能障碍、氧化应激增加和端粒缩短)将导致肺细胞无法维持基线稳态。
2.正常的肺衰老与呼吸道的多种结构和功能变化有关,其中许多变化导致肺功能下降、肺重塑改变、再生减少,增强肺部疾病的易感性。
3.肺功能损害是发病率和死亡率的预测指标,可促进多种疾病进程的发展。
4.传导气道在维持肺稳态方面起着关键作用,与年龄相关的组成和功能变化可能部分导致老年人肺疾病易感性的增加。
5.呼吸气道上皮表面是一个大的、高度血管化的区域,有效的气体交换和宿主防御依赖于上皮的完整性。年龄相关的Ⅰ型肺泡上皮细胞(AEC1s)、Ⅱ型肺泡上皮细胞(AEC2s)、成纤维细胞、内皮细胞和气道平滑肌(ASM)的组成和功能变化可促进老年人肺部疾病的发生和进展。
6.肺部炎症性疾病的预后和恢复不良归因于肺内先天性和适应性免疫反应的免疫衰老或与年龄相关的变化。
7.与年龄相关的支气管肺泡灌洗液(BALF)抗氧化剂水平和成分的降低可能是老年人接触环境毒素(如臭氧、香烟烟雾)或颗粒物质的易感性增加的基础。
正文
纵向研究表明,肺功能损害是发病率和死亡率的预测指标,可能促进多种疾病过程的发展。随着人口老龄化的迅速增长,研究肺衰老的生理和细胞变化将如何导致肺部疾病的发生进展是至关重要的。
随着年龄的增加,一些有助于细胞再生和修复的内在机制会发生年龄相关的变化,进而导致肺细胞无法维持基线稳态,如成年干细胞库耗竭、线粒体功能障碍、氧化应激增加和端粒缩短。衰老细胞会表现出不同于具有生长能力细胞的遗传和形态表型,并可能对邻近细胞、结构和细胞外基质(ECM)的组成产生有害影响。在健康衰老中,常见的细胞应激可以产生原代衰老细胞,由于祖细胞周期阻滞而降低组织修复能力,并增加促炎因子和基质降解分子的产生。暴露于与时间相关的外部效应,如长期暴露于大气污染、灰尘、微粒和气体中,会对细胞功能产生低水平的损害,并加速肺的衰老。化合物(如香烟烟雾中的化合物)导致的DNA损伤,以及由于对受损气道上皮修复的需求增加而导致的端粒缩短,都可能导致疾病相关的衰老以及衰老细胞的第二亚群的产生。与正常衰老相反,疾病引起的衰老可能仅限于肺,并且由于长期或强烈地暴露于与疾病相关的衰老触发因素,将导致衰老细胞积累率增加,进一步促进疾病进展。虽然内在和外在因素引起的肺脏常驻细胞衰老可能导致肺的年龄相关和疾病相关的变化,但值得注意的是,循环免疫细胞的衰老也会影响肺的衰老和疾病的进展。
肺衰老是一个可能由肺细胞系统损伤和修复之间的累积变化引起的高度复杂的过程,本文综述了肺脏衰老过程中发生的生理、结构和细胞变化。此外,本综述探讨了遗传背景和生活方式如何调节肺脏年龄相关的变化,从而促进气道疾病的发生和进展,如慢性阻塞性肺疾病(COPD)和间质性肺纤维化(IPF)以及对感染性刺激和环境暴露的易感性增加。
01
肺衰老的结构和生理变化
随着年龄的增长,肺结构和功能都发生了较大变化。健康受试者的非侵入性研究表明,腺泡的微观结构存在年龄依赖性的差异。通过毛细血管网进行气体交换的肺泡,以及空气进出肺泡的气道是肺的主要呼吸功能成分。虽然肺泡、肺泡管和毛细血管段的数量在成年时保持不变,但随着年龄的增长,肺泡大小和肺泡-毛细血管表面积会明显增加。在代偿性重塑过程中肺泡深度和腺泡气道腔的改变与高龄相关。肺泡导管周围弹性蛋白和其他纤维的卷取结构变化导致肺泡大小的均匀分布增加,而肺泡壁没有破坏。弹性回缩的减少和支持肺泡的弹性附着物数量的减少以及胶原蛋白的增加导致肺体积增加而气道缩小。因此,一些气道在老年人的正常潮气呼吸过程中可能会变窄或关闭,从而增加功能残气量、减少了肺的呼气气流。因为年龄相关的弹性回缩的下降在整个肺内不是均匀的,所以肺的顺应性变化也是不均匀的,进而可能会发生肺通气的不均匀分布。
值得注意的是,胸壁功能和呼吸肌力量的显著变化也会影响肺衰老和清除肺粘液或外来微粒的能力。由于年龄相关的胸部姿势变化和肋骨的普遍僵硬而导致的胸廓形态变化,会影响肺功能。随着年龄的增长,肺的弹性回缩力降低和胸壁变形会导致功能残余能力增加。随着年龄的增长,呼吸肌和膈肌强度的降低也会影响肺功能。椎间盘间隙的缩小可能导致脊柱弯曲和肋骨之间的间隙减少,导致胸腔变小。尽管由于呼吸强度和胸壁顺应性降低会出现与年龄相关的弹性回缩力下降,但总肺容量并没有随年龄的改变而发生显著变化。
哪怕是健康的人,肺功能也会从35岁开始下降。具体来说,用力呼气容积(FEV1)下降约30ml/年,而用力肺活量(FVC)下降约20ml/年,从而导致了年龄相关性的FEV1/FVC比值下降。随着年龄的增长,静息的动脉氧张力降低,从而导致肺部气体交换减少。尽管肺泡表面积发生了变化,但肺泡的血液供应与年龄不平行。年龄相关的肺循环变化增加了肺动脉收缩压,降低了二氧化碳(CO2)的肺扩散能力。肺泡毛细血管密度的降低以及肺血管的改变导致肺毛细血管体积随着年龄的增长而逐渐减少。因此,肺泡通气和肺灌注分布的标准差增加,导致老年人静息动脉氧降低。呼气流量下降、闭合气量增加和运动能力下降导致了运动时通气反应的改变,以及在所有运动水平上CO2的产生和氧气(O2)的消耗的增加。由于老龄化人口的异质性和肺衰老率的高度可变,对老年人“健康”或“正常”肺功能的解读和疾病诊断可能是有问题的。身高、性别、体重和种族可能是造成FEV1/FVC差异的部分原因,肺功能分析和老年人肺功能检查的参考标准仍有待充分阐明。
02
肺衰老的细胞变化
生理性肺衰老与呼吸道的多种结构和功能变化有关,这些变化中有许多会导致肺功能下降、肺重构改变、再生能力下降以及对肺部疾病的易感性增强(如图1所示)。本章节重点介绍了几种主要的细胞类型,涉及传导气道和呼吸气道的组织修复和重塑,以及衰老对细胞功能的影响。
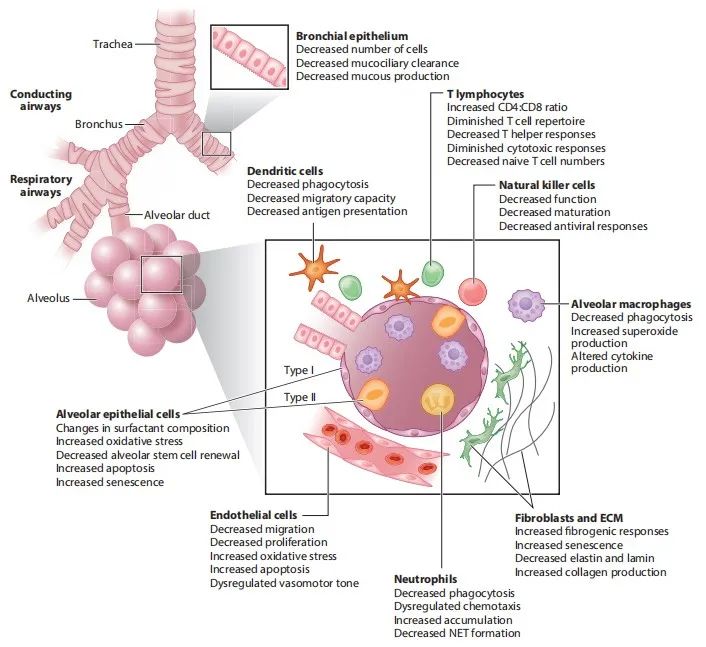
【传导气道】
肺的软骨传导气道从气管到末端细支气管并延伸到肺实质深处,周围有大量的粘膜下腺分泌气道中丰富的液体、抗菌蛋白和粘蛋白。气管、支气管和细支气管内侧主要由假复层纤毛上皮被覆。呼吸上皮细胞能够产生多种屏障以作为外部环境和底层组织之间的选择性通道。上皮细胞通过形成特化的细胞-细胞间的连接(即所谓的顶端交叉复合物)而极化,并通过肺细胞中表达的各种闭合蛋白间的同型和异型结合形成紧密的粘附连接。纤毛细胞是主要的气道表面细胞,而其他会受损伤和感染影响的细胞类型在正常气道中数量相对较少,如浆液细胞、杆状细胞、神经内分泌细胞和杯状细胞。位于表层上皮之下的基底细胞在损伤的气道上皮再生中起着至关重要的作用,它是纤毛细胞和分泌细胞的祖细胞。肌上皮细胞、浆液细胞、杯状细胞、基底细胞和纤毛细胞与粘膜下腺形成粘膜下腺细胞系,并在基线状态和应对环境刺激时将液体和其他宿主防御蛋白分泌到气道表面。
细胞相关的和分泌的粘蛋白在传导气道的腔侧面形成了一个屏障,从而防止微生物和微粒到达底层的气道上皮细胞。聚合糖复合物与病原体结合并将病原体从气道中转运出去。粘蛋白是很大的、高度糖基化的蛋白质,含有丰富的作为大型碳水化合物结构连接位点的重复羟丁胺酸富集区域。与膜相关的黏液具有跨膜和胞质结构域,这些结构域使黏液能够与上皮细胞的质膜结合,在质膜中起着细胞粘附、病原体结合和信号转导的作用。此外,膜相关粘蛋白(如MUC4, MUC13, MUC16, MUC21)可以形成一个宿主防御的直接屏障而减少病原体或宿主相关蛋白酶的损伤,并通过黏膜纤毛的摆动将微生物和碎片向上运输并清除。分泌的气道黏液,如MUC5B、MUC5AC和MUC2,形成黏液凝胶,破坏细菌聚集,可以直接阻止微生物病原体粘附到细胞表面。在合成和加工后,分泌的气道黏液以细胞内颗粒的形式储存在分泌细胞内,如杯状细胞,直至受到刺激释放。为了产生可通过纤毛的敲打而向上移动的聚合蛋白的线性和多聚凝胶状晶格结构,黏液蛋白经历了广泛的翻译后折叠以及羧基和氨基末端域的修饰。总之,粘蛋白维持气道稳态,其合成和分泌有助于清除病原体和细胞碎片。
呼吸上皮细胞通过病原体识别受体(PRRs)识别微生物病原体,并启动信号来招募和指导免疫细胞。PRRs是激活粘膜免疫反应的关键,如Toll样受体(TLRs)和NOD样受体(NLRs)。病原体相关分子模式(PAMP)或含有危险相关分子模式(DAMP)的识别导致信号级联的启动,改变上皮细胞基因表达、信号转导和细胞因子产生。外源性上皮对PAMPs或DAMPs的反应受病原体类型和肺部炎症环境的影响,可对气道屏障功能产生保护性和/或病理性影响。细胞因子和趋化因子的表达影响免疫细胞的募集和激活,从而调节肺内的炎症反应。上皮细胞对PRRs的内在反应可以激活调节粘蛋白和抗菌肽表达和产生的信号通路。
绝大多数纤毛腔上皮细胞的功能是将粘液凝胶中包裹的颗粒和病原体从肺中转运。利用ATP水解的能量驱动有节奏的纤毛运动的轴体是由一个组织的微管与动力蛋白臂运动复合物形成的。运动纤毛的生物发生与基底细胞和其他气道祖细胞的分化直接相关,并可直接受毒物和炎症过程的影响。为了使粘液向喉部移动,纤毛沿气道上皮的搏动频率和方向在应对机械应激或神经化学和炎症信号时必须仔细协调。纤毛功能损伤会对粘液纤毛清除产生不利影响,并导致与多种肺部疾病相关的反复感染。
由于呼吸上皮在气道中的PAMP和DAMP的识别中起着至关重要的作用,所以必须保持调节细胞反应途径的启动、免疫细胞的招募、屏障功能的维持和病原体的清除之间的平衡。实验研究表明,与年龄相关的支气管上皮细胞凋亡增加,导致衰老肺细胞数量减少。细胞组成的变化对上皮产生负面影响,并可导致上皮变薄加剧。在慢性炎症反应中,上皮细胞表面受体的上调,如血小板激活因子受体,可能导致衰老肺细菌粘附和积聚增加,并与肺炎易感性有关。纤毛微管组成和功能异常可进一步对衰老肺防御机制产生负面影响。在健康的衰老过程中,粘液纤毛清除率的下降可能有利于下气道和肺泡的微生物侵袭。粘液的产生和成分减少可导致衰老肺病原体清除减少和对感染和疾病进展的易感性增加。气道上皮细胞衬液分子组成的年龄相关变化,特别是抗氧化剂的减少,也会影响肺功能。总之,传导气道在维持肺稳态方面起着关键作用,这些与年龄相关的组成和功能变化可能部分导致老年人对肺部疾病易感性的增加。
【呼吸气道】
呼吸气道上皮表面是一个大的、高度血管化的区域,有效的气体交换和宿主防御依赖于气道上皮屏障的完整性。多种细胞类型在呼吸气道中的协调功能对于维持和保持组织完整性、屏障功能和细胞通讯至关重要。这些不同细胞类型的组成和功能的年龄相关变化可能有助于老年人对肺部疾病的发展和进展的易感性增加。
肺泡上皮细胞
呼吸气道上皮表面是一个大的、高度血管化的区域,有效的气体交换和宿主防御依赖于上皮的完整性。肺远端气体交换区的维持和修复是由数百万个肺泡组织成数百个簇来介导的。与传导气道中细胞类型的多样性不同,只有两种细胞类型排列在肺泡上皮上。鳞状I型肺泡上皮细胞(AEC1s)扁平,覆盖成人肺中约90-95%的肺泡表面。AEC1s与肺毛细血管内皮细胞密切相互作用,是气体交换的主要场所。立方体II型肺泡上皮细胞(AEC2s)的特点是富含脂质的分泌分子,称为层状小体。通气周期内,长寿命的AEC2s在合成表面活性脂质和蛋白质中起着至关重要的作用,这些脂质和蛋白质可以降低肺泡表面张力,防止肺的塌陷。由AEC2s分泌的粘液的类型和丰度可沿肺近端-外周气道不同。在肺泡修复过程中,AEC2s作为主要的祖细胞。由于AEC1s的损伤和破坏,AEC2s在肺泡中起祖细胞的作用,增殖并分化为AEC1s。由于AECs的重要性,为了满足正在进行的合成和代谢需求,在维持细胞稳态所必需活动的能量消耗和对损伤或感染作出反应所必需的活动之间需要有一个微妙的平衡。细胞凋亡增加、活性氧(ROS)生成、DNA损伤、自噬减少、未折叠蛋白反应失调均可导致AEC2s损伤,加重急性肺损伤的预后。
在肺部炎症反应中,AEC2s和相对次之的AEC1s是重要的效应细胞。针对传染性刺激,AEC2s通过释放抗菌分子、细胞因子和趋化因子,可以招募单核细胞和巨噬细胞,并形成程度和持续时间不等的先天免疫反应。表面活性剂的产生是降低肺泡表面张力的关键,在肺部炎症中也起着关键作用。表面活性剂在肺泡的气液界面形成一个单一的、稳定的脂质层。表面活性蛋白A(SP-A)、B(SP-B)、C(SP-C)和D(SP-D)对肺表面活性物质的结构和生物活性特性、代谢和微生物活性具有重要意义。表面活性剂蛋白和脂质由AEC2s合成、储存和分泌到肺泡中。微管蛋白髓鞘是一种高度结构化的脂质蛋白复合物,需要SP-A和SP-B进行低聚反应,在肺泡内环境稳定中起着独特的作用。管状髓鞘是表面活性脂质的细胞外储集层,在整个气液界面中移动,以降低表面张力。许多固有的抗病毒和抗菌防御蛋白,如溶酶体、SP-B、SP-C和SP-D,存在于管状髓鞘支架内。
增殖与凋亡的AECs比例存在与年龄有关的下降。在AEC2s中衰老可导致肺泡上皮干细胞更新严重下降。以前在AEC2s中缺乏端粒酶功能的小鼠的研究表明,细胞凋亡升高,炎症增加,急性肺损伤的易感性增强。线粒体功能失调和自噬受损的明显积累导致AEC2s中氧化应激增加,层状小体结构和含量受损。年龄相关的AEC2功能损害,导致肺内呈现高度促炎和氧化的环境。下呼吸道持续的低度炎症可增加蛋白质水解和氧化剂介导的肺基质损伤,导致肺泡丢失和随后肺泡膜气体交换的损害。SP-A和SP-D的变化可归因于随着晚期衰老而发生的更多的氧化肺环境。
成纤维细胞和细胞外基质
成纤维细胞,特别是那些接近气道上皮的细胞,在调节局部反应中起着关键作用。成纤维细胞位于肺的整个间质的上皮层和内皮层之间,参与组织修复。成纤维细胞通过分泌糖蛋白、基质金属蛋白酶(MMPs)和胶原,在细胞外基质(ECM)结构的组织和重塑中起着重要作用。成纤维细胞保持不活跃状态,直到刺激增殖或分化为肌成纤维细胞,进行细胞替代和修复,以应对损伤或细胞死亡。
ECM是由纤维蛋白、糖蛋白和蛋白多糖组成的高度动态复合物,为肺的结构完整性提供可能。肺实质内ECM的组成直接影响肺功能和大多数衰老相关肺部疾病的发生和进展。具体来说,ECM中存在的生长因子、细胞因子和ECM重构酶提供了定义细胞分化、增殖、存活和募集的信号级联。肺内ECM仅限于两个基本隔间:位于肺的所有上皮层和内皮层下的薄基底膜和肺实质内形成的间质间隙。正常肺功能受ECM的维数、分子组成和固有刚度的影响。肺的拉伸强度归因于纤维蛋白,如胶原和纤维连接蛋白,而弹性回缩力则归因为弹性蛋白分子。ECM刚度的改变可归因于ECM中基质分子组成的改变、蛋白质交联的变化和修饰重构。
与年龄相关的表达变化、翻译后修饰和纤维胶原重塑在ECM僵硬的进展中起着重要作用。正常肺衰老的特点是胶原蛋白增加,这促进了与年龄有关的弹性变化和空泡扩大。在衰老肺损伤的反应中,有增强的促纤维化基质产生,这与循环多能间充质祖细胞的增加有关,称为纤维细胞。在衰老细胞中,降解胶原和弹性蛋白等蛋白质的MMPs表达上调会对ECM的组成和功能产生显著影响。弹性蛋白含量的降低导致弹性蛋白受体的解偶联,从而改变实质细胞的信号转导,导致胶原沉积增加。利用脱细胞的肺(所有细胞已被移除,只有ECM仍然存在)进行研究表明,衰老肺的ECM含有较少的结构蛋白多样性。通过将人肺上皮细胞和成纤维细胞接种到衰老脱细胞肺中,使ECM重接,层粘连蛋白、弹性蛋白和纤维连接蛋白表达减少,并与胶原升高有关。总之,ECM对于为细胞提供支撑和锚定以及调节细胞间通信非常重要。成纤维细胞功能和ECM组成的变化可增加衰老肺损伤和疾病进展的易感性。
内皮细胞
内皮细胞是血管最重要的细胞成分之一。细胞-细胞连接是内皮细胞之间的连接位点,在维持组织完整性、屏障功能和细胞通讯方面起着关键作用。内皮细胞通过协调开放和关闭细胞-细胞连接,来控制白细胞浸润、中性粒细胞封存和血浆蛋白渗透到血液壁中。内皮细胞连接可以作为信号结构,协调细胞定位,调节血管稳态,并有助于限制细胞生长和凋亡。与上皮细胞相似,内皮细胞也通过形成紧密和粘附连接而极化。血管内皮细胞粘附是由血管内皮钙粘蛋白介导的,它与细胞内的蛋白质有关,如β-catenin、plakoglobin和p120。在紧密连接时,内皮细胞的粘附与细胞内的蛋白质有关,如连接蛋白和连接粘附分子家族的成员。连接是维持血管壁完整和改变分子组成所必需的,连接蛋白的细胞内信号传导可对血管内稳态产生复杂的影响。
内皮细胞在调节免疫反应中起着至关重要的作用。内皮细胞除了形成物理屏障外,还能合成和分泌介质,如趋化因子和脂质介质,能够激活和招募白细胞。内皮细胞还调节表面粘附分子和因子的表达,如细胞间粘附分子1(ICAM-1)、纤溶酶原激活物抑制剂1(PAI-1)、血管粘附分子离子蛋白1(VCAM-1)和血小板内皮粘附分子1(PECAM-1),在炎症反应中调节白细胞的迁移和血管通透性。
在衰老的肺中,内皮细胞衰老和血管内皮生长因子浓度的下降可以通过限制血管生长直接影响血管生成。内皮血管扩张的年龄相关变化归因于内皮型一氧化氮合酶活性降低和NO生成。邻近衰老细胞ROS水平升高以及促动脉粥样硬化和血栓前因子ICAM-1和PAI-1的增加促进NO信号的负调控。表面膜成分对氧化应激的敏感性增加,如磷脂、脂肪酸链和脂蛋白,促进了新表位的产生。先天免疫系统对这些新表位的识别可以引发一系列反应,激活许多病理过程,加速管腔狭窄,如细胞凋亡增加、血管运动张力失调、内皮细胞活化和迁移失调。综上所述,衰老肺的内皮修复和再生减少或失调会促进老年人对肺脓毒症和肺动脉高压等疾病过程的易感性增加。
气道平滑肌
气道平滑肌(ASM)在肺部疾病的高反应性和气道重塑中起着至关重要的作用。ASM是支气管气道的结构成分,调节哮喘的支气管运动张力,调节气道炎症。ASM细胞可以表达粘附分子,如ICAM-1和VCAM-1,以及整合素,它们在调节平滑肌收缩强度方面发挥作用。通过促炎细胞因子和介质的表达和分泌,ASM细胞在诱导局部炎症和重塑反应中起作用。
实验衰老模型表明γ-平滑肌肌动蛋白和肌间线蛋白在衰老肺中表达降低,这可能提示较大的肺内气道的收缩随年龄增长而下降。但是,α-平滑肌肌动蛋白和波形蛋白在远端气道中的表达在衰老肺中可能增加,这表明外周气道中的机械力增强。
总之,呼吸气道上皮表面是一个大的、高度血管化的区域,有效的气体交换和宿主防御依赖于上皮的完整性。年龄相关的AEC1s、AEC2s、成纤维细胞、内皮细胞和ASM细胞组成和功能的变化可能是老年人对肺部疾病发生和进展的易感性增加的因素。
03
衰老肺的免疫和炎症
肺已经进化出多种防御系统,以保持稳态和对外来刺激的反应。如图1所示,多种免疫细胞类型有助于启动和解决肺内先天性和适应性免疫反应。炎症和抗炎机制之间的不平衡会导致免疫衰老或免疫系统衰老。长期的慢性抗原刺激以及氧化应激和氧自由基的产生增加了促炎细胞因子的产生。肺部炎症疾病的预后和恢复不良是由于肺内先天性和适应性免疫反应的年龄相关变化。在本节中,将重点讨论肺中的几种关键免疫细胞类型以及衰老对其功能的影响。
【天然免疫】
除了在传导和呼吸气道中发生的天然免疫反应外,驻留和循环免疫细胞有助于识别和清除肺微环境中存在的外来粒子。先天免疫反应是多方面的,反应的程度和特异性高度依赖于多种细胞类型的调节和功能。年龄相关的免疫细胞功能变化可以促进老年人对肺部疾病发生和进展的易感性。
肺泡巨噬细胞
肺泡巨噬细胞(AMs)是气道内长期存在的固有免疫细胞,是宿主防御微生物的识别、启动和分解的关键效应因子。在稳态条件下,AMs占肺的常驻免疫细胞总数的90%以上。在正常肺中,静息时AMs保持在静止状态,但保持对外来微生物和颗粒物质的快速反应能力。AMs通过维持肺泡表面活性剂脂质和蛋白质的浓度而在肺稳态中起着复杂的作用。在缺乏实质分泌的生长因子的情况下,如粒细胞-巨噬细胞集落刺激因子(GM-CSF),AM分化受损可导致表面活性蛋白和脂质分解代谢的减少,并导致脂蛋白物质在肺泡内的积累。AM识别PAMP和DAMP分子启动一系列协调的先天免疫反应,以防御外来物质入侵。受到刺激后,AMs产生炎性细胞因子,如肿瘤坏死因子α(TNF-α)、白细胞介素(IL)-6、IL-12和I型干扰素、趋化因子、脂质介质和抗菌肽。肺内的炎症环境严重影响循环单核细胞的募集、分化和功能。AMs是天然免疫系统中的主要吞噬细胞,有助于清除感染性、过敏性或毒性颗粒。AMs对细菌的有效清除分为两个阶段:巨噬细胞活力的初始阶段和细胞内细菌的杀灭阶段,随后诱导细胞凋亡和清除细菌。
在组织损伤的控制中,AMs也起着重要的作用。它们通过清除气道中的细胞外碎片和凋亡细胞,并产生抗炎细胞因子(如IL-10)以及脂解素和分解素,通过自分泌和旁分泌方式消除炎症。巨噬细胞吞噬功能的降低和过度的凋亡可导致严重的肺部病变,并可能在慢性炎症性肺部疾病中发挥作用。此外,如果炎症AMs不发生凋亡,不从肺中清除,慢性炎症或纤维化就会发展。
随着年龄的增长,肺泡和肺泡巨噬细胞的吞噬能力下降,从而导致肺中病原体清除能力受损和/或延迟。此外,与年龄有关的病原体识别改变、PRR表达降低和对次级信号的反应减弱可能是老年人对感染性刺激易感性增加的原因。受到刺激后细胞因子、趋化因子或干扰素的产生与年龄相关的减少或延迟会对肺内的天然免疫反应产生负面影响。同样,慢性暴露于低水平的促炎细胞因子,如TNF-α,可以改变循环单核细胞和巨噬细胞对PAMPs的反应性。迁移潜力的变化导致招募了更多不成熟的髓系细胞与过度炎症反应进入肺。AMs产生抗炎细胞因子的中断可增强炎症、损害组织修复。实验研究表明,与年龄相关的活性氧水平升高与AM的抗氧化反应降低相符合。老年人的AM功能受ROS的影响很大,线粒体失调产生的氧中间体能够促进超氧化物的产生。衰老肺的环境信号和组织信号的变化可以直接和间接地影响AM的功能反应,从而破坏细胞通讯和增强炎症反应。综上所述,AM对致病刺激的反应减弱或失调,以及促进修复能力的受损,会导致衰老肺的过度炎症和组织损伤。
树突状细胞
树突状细胞(DCs)是一种免疫细胞亚群,在肺组织天然免疫反应的形成中起着重要作用。前哨气道粘膜DCs(AMDCs)不断采样存在于气道腔内表面的抗原。尽管AMDCs缺乏通过趋化因子分泌来提呈抗原的能力,但它们可以将未成熟的DC招募到肺。DCs结合、内化和处理抗原。在PRR刺激下,DCs迅速产生高水平的促炎细胞因子,如IL-12、TNF-α和IL-6,并上调共刺激分子的表达。DCs与上皮细胞的相互作用可以进一步塑造对环境刺激的免疫反应的大小。激活后,成熟的DCs迁移到肺引流淋巴结,在那里将抗原呈递给幼稚T细胞。通过活化标记(如CD80和CD86)以及主要组织相容性复合体I/II分子的表达,DCs可以帮助T细胞活化和分化。总之,DCs调节维持自我耐受性以及肺部炎症和免疫病理。
尽管年轻人和老年人的细胞数量、分化和形态相当,但老年人的DC表现出抗原吞噬能力受损。此外,衰老DCs保持上调趋化因子和趋化因子受体的能力,但对刺激反应的迁移能力下降。在实验模型中,流感感染时DC向衰老肺的迁移减少。改变的PRR表达和/或下游信号级联的变化可能导致老年人DC反应失调。DCs对T细胞启动和细胞因子产生失调的关键共刺激分子的上调减少是年龄相关的。CD8+T细胞活化的减少可能是由于衰老DC的交叉提呈能力降低所致。DC的功能缺陷,再加上T细胞的内在变化,有助于衰老肺的适应性免疫反应减弱。
中性粒细胞
中性粒细胞是对感染性刺激的第一反应者之一。在发现病原体后不久,中性粒细胞就会迁移到受感染的组织中,分泌多种酶、有毒分子和自由基,在病原体清除中起作用。但若过量,则可诱发宿主组织损伤。中性粒细胞可以通过吞噬、产生ROS、分泌微生物分子和酶以及释放中性粒细胞胞外陷阱(NETs)来消除微生物。NETs是含有中性粒细胞衍生染色质、DNA和组蛋白的细胞外纤维网络,可以结合和固定病原体。中性粒细胞可以与巨噬细胞一起工作,以抑制和清除感染。中性粒细胞凋亡和巨噬细胞清除有助于调节炎症。凋亡标记的细胞表面表达增加,如磷脂酰丝氨酸,促进巨噬细胞介导的凋亡中性粒细胞吞噬以及增加抗炎细胞因子的产生(如TGF-β)。
虽然循环中性粒细胞的数量在老年人中得以保持,但CD16表达的减少导致超氧物生成增强和中性粒细胞介导的吞噬功能受损。病原体介导的破坏与年龄相关的改变进一步导致细菌清除受损,并可能导致老年人更易感染。在健康的老年人中,支气管肺泡灌洗液中中性粒细胞比例增加、巨噬细胞比例降低。感染或损伤的实验模型表明中性粒细胞存在趋化性失调。具体来说,与年龄相关的中性粒细胞招募延迟,或者在某些情况下,由于未能在感染部位分散,中性粒细胞积累增加。细胞因子信号通路的改变也可能增加中性粒细胞凋亡的易感性。衰老肺的中性粒细胞数量增加和寿命延长可对肺实质产生破坏性影响。越来越多的中性粒细胞可以促进水肿的发展,增强疾病的严重程度,延长炎症和肺组织损伤。
固有的淋巴样细胞
固有淋巴样细胞(ILCs)代表一个异质细胞群体,可调节免疫、炎症并帮助恢复气道上皮细胞的完整性。根据其功能特性、细胞因子分布和发育所需的转录因子对ILCs进行分类。包括自然杀伤(NK)细胞在内的ILC1细胞可以产生干扰素(IFN)-γ和TNF-α,并促进对细胞内细菌和寄生虫的免疫反应。ILC2细胞产生Th2相关的细胞因子,如IL-5、IL-9和IL-13,并帮助寄生虫特异性和过敏性炎症反应。ILC3细胞能够产生IL-17,可细分为天然细胞毒性触发受体阳性或阴性细胞。总的说来,ILCs在维持组织稳态,恢复气道上皮完整性,协调对感染性刺激的先天免疫反应方面起着重要作用。虽然目前衰老对ILCs的影响知之甚少,但ILC功能和数量有可能发生与年龄相关的变化。
自然杀伤细胞
自然杀伤细胞(NK细胞)是细胞毒性淋巴细胞,通过其识别和消除肺部感染和受损细胞的能力,在抵抗外来病原体免疫方面发挥重要作用。NK细胞还具有消除炎症以及消除衰老或应激细胞的作用。感染部位细胞因子的产生可招募NK细胞。NK细胞对感染细胞做出快速反应,并能分泌穿孔素和颗粒,诱导靶细胞凋亡或渗透细胞裂解。此外,NK细胞还能产生细胞因子,如IFN-γ,激活巨噬细胞吞噬功能。NK细胞在介导靶细胞的抗体依赖性细胞毒性中起着重要作用。在NK细胞和DC细胞以及NK细胞和CD8+T细胞之间进行交叉通讯对于发展有效的先天性和适应性免疫反应是必不可少的。
实验研究表明,NK细胞功能和表型的改变是老年人对感染性刺激的易感性增加的基础。与年龄相关的NK细胞衰老的增加已被证明会损害流感的抗病毒免疫反应。正常的衰老肺内存在的低水平炎症以及非造血环境的改变可能导致NK细胞的募集和成熟减少。
总之,肺已经进化出多种天然免疫防御系统,以保持稳态和对外来刺激的反应。先天免疫的细胞类型调节和功能的年龄相关变化,如AMs、DCs和NK细胞,可促进在老年人群中肺部疾病发生和进展的易感性增加。
【适应性免疫】
适应性免疫反应是高度特异性的、可以提供持续的细胞介导的免疫反应,以抵御病原体侵入肺微环境。当识别内源性和外源性“非自身”抗原时,淋巴细胞可以直接消除特定病原体和病原体感染细胞,并介导免疫应答。抗体和细胞介导的免疫反应在特定病原体的消除中起着至关重要的作用,而适应性免疫的减少可以增加老年人患肺部疾病的可能性。
CD4+和CD8+淋巴细胞
T淋巴细胞介导的适应性免疫反应是细胞介导免疫和病原体特异性防御的关键。祖T细胞从骨髓迁移到胸腺,在胸腺中经历T细胞发育的程序化过程。幼稚T细胞迁移到次级淋巴组织,在那里识别DCs提呈的抗原。针对特定抗原应答,幼稚T细胞被激活并随后增殖、分化为效应T细胞。效应T细胞迁移到感染或炎症部位,在清除或解决后,要么经历活化诱导的细胞死亡,要么成为记忆T细胞,针对相同病原体提供长期的免疫保护作用。根据细胞因子的类型,CD4+T细胞分为三个亚群:Th1(细胞内微生物,IFN-γ)、Th2(寄生虫,IL-5和IL-13)和Th17(细胞外微生物,IL-17)。效应CD8+T细胞可分泌细胞毒性穿孔素和含颗粒酶B的分子,有助于清除外来病原体。适应性T细胞介导的免疫反应使宿主能够快速有效地响应重复刺激,如病毒和细菌。T细胞的抗原特异性取决于T细胞受体,在抗原呈递时,T细胞克隆发生选择性扩增。虽然T细胞数量低于其他免疫细胞类型,但T细胞已在肺中被发现,其数量和子集在粘液纤毛上皮、肺间质和支气管肺泡间隙之间有所变化。
多种年龄相关的T细胞数量和功能的变化可能是老年人对环境刺激敏感性增加的基础。随着年龄的增长,CD3+、CD4+和CD8+T细胞数量减少。随着记忆T细胞数量的增加,幼稚T细胞会出现年龄相关的数量减少。具体来说,BALF中CD4+与CD8+淋巴细胞的比例随着年龄的增长而增加,表明抵御新抗原时可转换为记忆T细胞的幼稚T细胞数目减少。此外,记忆T细胞应答、T细胞受体的多样性、T辅助细胞分化和T辅助细胞活性都随着年龄的增长而降低。老年人CD4+和CD8+T细胞应答的减少可分别损害对流感疫苗的免疫力和对流感病毒的细胞毒性。总之,T细胞适应性免疫反应的年龄相关变化可能导致对传染性刺激的易感性增加,以及相关疾病的加重和病程延长。
B淋巴细胞
通过一个严格调控的过程,淋巴样祖细胞通过祖B细胞和前B细胞阶段进入具有独特B细胞受体的未成熟B细胞阶段进而成熟。重链和轻链免疫球蛋白(Ig)的重新排列产生了高度多样化的抗体库。根据B细胞受体参与的程度,B细胞可以成熟为边缘区或滤泡B细胞。边缘区B细胞可对血液传播的病原体作出反应,分化为Ig分泌型的浆细胞。长期存在的浆细胞存在于气道粘膜下层,并产生分泌到管腔的聚合物IgA和IgM。记忆B细胞存在于肺支气管周围区域,对感染性刺激作出反应可迅速产生抗体。而循环B细胞向肺淋巴结迁移。值得注意的是,由于慢性肺部炎症、持续暴露于抗原或组织损伤,活化的B细胞可引起肺淋巴滤泡的形成。
多项研究表明,与年龄相关的B细胞发育下降,特别是从幼稚细胞向成熟B细胞的转变减少。具体来说,实验小鼠的研究表明在老年动物中存在的祖B、前B和未成熟B细胞亚群的数量下降。未成熟B细胞迁移的变化和年龄相关B细胞的增加可以减少细胞的多样性。虽然产生抗体功能的能力保持不变,但年龄相关的抗体特异性和抗原亲和力的变化导致老年人增强抗体反应的能力减弱。
总之,长期的慢性抗原刺激以及氧化应激和氧自由基的产生损害了肺的适应性免疫反应。肺部疾病的不良预后和恢复归因于肺先天性和适应性免疫反应的年龄相关变化。具体来说,增强和延长的天然免疫炎症和减少的适应性调节可以增加老年人患肺部疾病的可能性。
04
衰老对肺部疾病的影响
由于肺功能和解剖结构以及肺抗氧化防御的变化,衰老肺更容易受到环境暴露所致的损伤。人类肺经常暴露于氧化应激诱导的微粒,如香烟烟雾、空气中的气溶胶、柴油排放微粒和其他外源性毒素。肺中存在多种抗氧化防御系统以免受氧化应激的有害影响。BAL含有抗氧化剂,如超氧化物歧化酶、谷胱甘肽过氧化物酶、过氧化氢酶、金属结合蛋白、维生素和表面活性剂,以尽量减少对呼吸上皮的氧化损伤。与年龄相关的BALF抗氧化剂水平和成分的降低可能是老年人接触环境毒素的易感性增加的基础,如臭氧、香烟烟雾及微粒物质。在这一部分中,讨论了衰老肺的生理和细胞变化如何促进了肺部疾病的发生和进展,如COPD、IPF、急性呼吸窘迫综合征(ARDS)和肺炎。
衰老与慢性阻塞性肺疾病
慢性阻塞性肺病(COPD)是一种异质性的慢性炎症性肺病,临床表现在生命后期,可导致严重的发病率和过早死亡。COPD是老年人常见的疾病,吸烟是遗传易感人群COPD发展的最大危险因素。慢性阻塞性肺病(COPD)占75岁或75岁以上患者住院人数的五分之一,与充血性心力衰竭、血管疾病、糖尿病等共患病的发病率增加有关,这可能会使疾病进程复杂化。与年龄相关的呼吸系统结构、功能和控制的变化会极大地影响老年人COPD的易感性。有趣的是,COPD存在许多解剖和生理的变化,如由于失去支撑组织而导致的空泡扩张且没有肺泡壁破坏,在不吸烟者的类似年龄的肺中也有描述,进一步说明衰老过程是疾病进展的一个因素(图2)。具体来说,端粒缩短、细胞衰老增加和DNA损伤增加都存在于衰老肺和COPD肺中。然而,与衰老的肺相比,COPD肺中存在更多的胶原、纤维连接蛋白、层粘连蛋白和无组织的胶原纤维。暴露于慢性支气管收缩性炎症刺激,通过气管和肺实质的ECM重塑促进支气管收缩和长期机械适应。
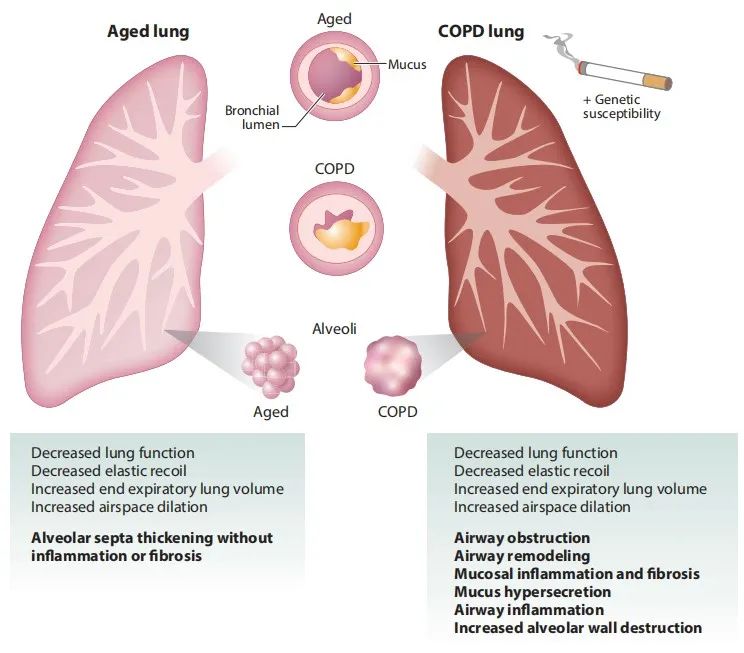
COPD的两种常见表型:慢性支气管炎,气道壁增厚、炎症和粘液生成增加;肺气肿,肺泡壁破坏、气腔扩大和气体交换受损。
暴露于香烟烟雾后的年龄相关性免疫衰老和细胞衰老对COPD的发病机制有很大影响。越来越多的证据表明,许多细胞类型在COPD肺中衰老,如AECs、成纤维细胞和内皮细胞。具体而言,与非COPD对照相比,从COPD患者中分离出的成纤维细胞表现出衰老表型,具有异常的修复能力。循环祖细胞数量减少、气道基底细胞和AEC2s再生能力改变,导致COPD肺细胞修复和更新减少。弹性蛋白降解和弹性蛋白碎片循环增加可引起炎症反应,导致肺组织破坏。促炎细胞因子IL-6和TNF-α的产生增加与COPD的阻塞加重有关,此外炎症标志物合成失调会增加出现COPD相关并发症的风险。代偿性天然免疫反应性、趋化性和天然免疫细胞驻留的上调有助于在老年COPD气道中形成促炎状态。具体来说,巨噬细胞可产生多种促炎细胞因子并分泌MMPs,是COPD患者BAL液中最丰富的细胞类型,且增加的数量与疾病严重程度相关。慢性阻塞性肺病(COPD)气道巨噬细胞吞噬和清除细胞碎片受损导致炎症持续。中性粒细胞可产生多种蛋白酶和活性氧,也存在于COPD患者的痰和BAL中。COPD肺中性粒细胞增加和持续延长可对肺实质产生破坏性影响,并可增强疾病严重程度,延长炎症,并引起进一步的组织损伤。COPD患者气道中细胞毒性CD8+和记忆CD4+T细胞的年龄依赖性增加可能进一步导致疾病进展。组织特异性趋化因子受体(如CXCR3)在COPD吸烟者肺部上皮细胞和内皮细胞上的高表达已被证明与疾病严重程度增加有关。
慢性阻塞性肺病还与纤毛功能异常和粘液纤毛清除减少有关,这可能导致反复感染、支气管扩张和气道阻塞的发生率增加。COPD有两种常见的表型:慢性支气管炎,气道壁增厚、炎症和粘液分泌增加;肺气肿,肺泡壁破坏、肺泡腔过度膨胀和气体交换受损(图2)。慢性阻塞性肺病急性加重期(AECOPD)在严重和非常严重的COPD患者中很常见,其特点是呼吸困难加重、充血、痰量增加。细菌和病毒感染是AECOPD最常见的原因,但空气污染和环境温度变化也可能是部分原因。急性加重使COPD患者有肺功能衰竭的风险,并与更差的生活质量、肺功能加速下降和死亡率增加有关。
衰老与肺间质疾病
衰老与间质性肺病的易感性增加有关,主要是IPF。这种病因不明的慢性和进行性疾病导致气体交换受损和呼吸衰竭。IPF预后差,确诊后平均存活不到五年。IPF是一个以上皮细胞损伤、成纤维细胞扩张、增强ECM重塑和肺结构破坏为特征的过程。IPF的组织病理学表现通常为间质性肺炎,其特征是由成纤维细胞/肌成纤维细胞引起的蜂窝状改变或瘢痕区及小面积活跃纤维化的异常外观。糖酵解重编程已被证明在肺纤维化的发病机制中起着重要作用,在纤维化区域检测到更高的糖酵解活性。具体来说,衰老成纤维细胞增加了葡萄糖利用率,增强了对细胞凋亡的抵抗力,这可能是衰老肺对纤维形成的易感性增加的基础。
如图3所示,肺年龄相关的形态和生理变化、先天性和适应性免疫反应失调、AEC和成纤维细胞激活异常、氧化应激增加都可以增加失修的易感性。此外,基因组不稳定、端粒缩短、表观遗传改变、细胞衰老、自噬受损和线粒体功能障碍的年龄相关变化可能促进IPF的发展。基因多态性和转录变化损害上皮完整性和空间定位,并导致AECs无法应对与通气相关的重复损伤和机械拉伸。未折叠蛋白反应的年龄相关改变促进过度或未解决的内质网应激和线粒体功能障碍,从而增强AECs的凋亡反应。衰老过程中端粒缩短的增加减少了AEC1的再生。异常上皮细胞分泌多种介质,诱导成纤维细胞增殖、基底膜破坏、ECM产生和气道重塑。由增加的胶原沉积和ECM硬度以及多个基因、miRNA和多态性的异常表达促进了过度的纤维增殖表型。成纤维细胞分化为肌成纤维细胞,通过细胞因子的产生可以增强肺的炎症反应。肌成纤维细胞可以产生诱导上皮细胞凋亡的介质,进而破坏上皮的稳定,增加肺泡损伤。
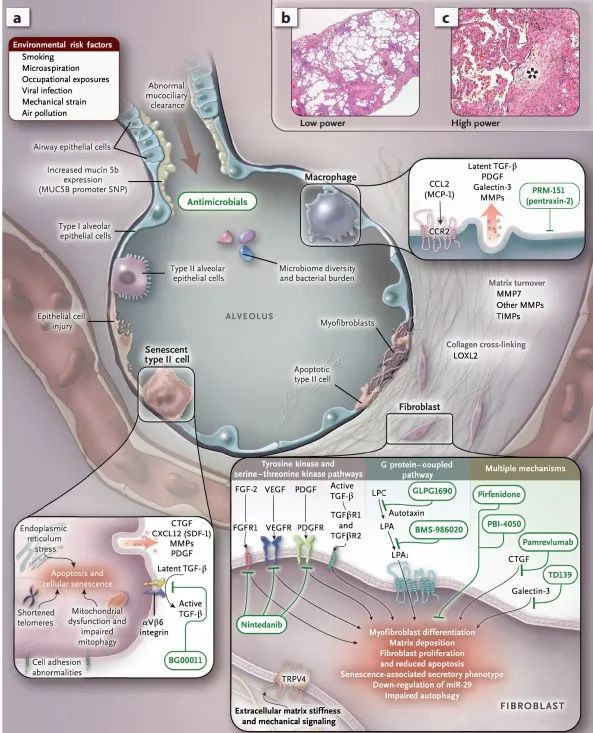
IPF患者急性恶化的特点是低氧性呼吸衰竭恶化,细菌和病毒感染、误吸或药物毒性可引起加重,但在许多情况下仍为特发性感染。急性加重使IPF患者有肺功能衰竭的风险,并与更差的生活质量、肺功能的加速下降和死亡率的增加有关。
年龄相关性的肺功能下降与哮喘
哮喘表现为支气管收缩、气道粘液堵塞和气道水肿。发生了如上皮下胶原沉积、杯状细胞和粘液腺增生以及ASM肥大和增生等的结构改变,说明在一个哮喘患者中发生了气道重塑。尽管与年龄相关的IgE的量下降,但IgE水平升高与老年人哮喘的发展之间仍然存在关系。虽然大多数老年组的哮喘死亡率有所下降,但老年人的死亡人数仍然不变。虽然人们认识到健康老年人的肺功能有所下降,但哮喘引起的气道重塑和炎症的增加会加速肺功能下降。与年龄相关的肺内先天和适应性免疫反应的损伤可能导致老年人哮喘加重的易感性增加。总之,虽然过敏和哮喘可以影响所有年龄组,但老年人的哮喘在炎症和临床表现方面不同于年轻患者。
老年人败血症及急性呼吸窘迫综合征
急性呼吸窘迫综合征(ARDS)是最严重的急性肺损伤,是一种严重的呼吸系统疾病,老年患者的ARDS发生风险较高。多种原因导致ARDS的发展,但脓毒症和再灌注综合征最为普遍。ARDS通常是多器官功能障碍的表现,由于其异质性表现,ARDS可以在各个患者疾病组之间有所不同。脓毒症是对感染的炎症反应,严重的脓毒症和脓毒性休克是其更严重的形式。由于免疫力降低、共患病和年龄相关的功能限制,严重脓毒症和脓毒性休克的发生率在老年人中增加,与严重脓毒症相关的死亡率也随着年龄的增长而增加,老年患者的死亡率为50-60%。细胞因子分泌失调可使老年人容易受到微生物病原体的全身感染,并可导致脓毒症患者的预后不良。年龄相关的氧化应激和ROS产生的改变,特别是在衰老的肺血管、上皮细胞和免疫细胞中,可促进老年脓毒症患者更糟糕的临床结局。此外,老年患者对全身炎症的耐受性降低,与较年轻的脓毒症患者相比,死亡率增加。肺部内皮细胞对炎症介质的异常反应可能增加老年人肺部感染的易感性。严重脓毒症和脓毒性休克的患者通常需要机械通气,这在老年人中与死亡率的增加是独立的。
肺炎
脓毒症和脓毒性休克可能是由身体任何地方的感染引起的,然而老年患者最常见的脓毒症来源是呼吸道。社区获得性肺炎(CAP)是最常见的肺炎类型,仍然是世界范围内发病率和死亡率的主要原因。细菌,尤其是肺炎链球菌,是老年人引发CAP最常见的致病菌。许多与年龄相关的危险因素导致老年人对细菌CAP的易感性增加。在健康的年轻人中,尽管致病菌经常在上气道定植,但多种先天机制有助于保护下气道,而CAP则相对罕见。病毒性肺炎可直接或间接地通过诱发肺部继发感染,显著影响老年人的发病率和死亡率。与年龄相关的免疫改变,特别是先天免疫和适应性免疫反应的减少,以及功能失调的免疫反应调节可能导致肺对感染性刺激应答的病理反应增强。上皮细胞表面受体在慢性炎症反应中的上调增加了衰老肺的细菌粘附和积累,并与肺炎的易感性有关。此外,清除机制的抑制也会增加易感性,如咳嗽、口腔和粘液纤毛清除和吞咽障碍。肺部疾病改变肺结构,如IPF或COPD,以及全身疾病,如充血性心力衰竭和糖尿病,都会极大地影响肺的发育和肺炎的发展。
结论与展望
肺衰老是高度复杂的过程,是由损伤和修复之间的累积变化引起的。有助于细胞再生和修复的内在机制的年龄相关变化,如成年干细胞耗竭、线粒体功能障碍、氧化应激增加和端粒缩短,将会导致肺细胞无法维持基线稳态。正常的肺衰老与呼吸道的多种结构和功能变化有关,导致肺功能下降、重塑改变、再生减少,增强了肺部疾病的易感性。另一方面,肺已经进化出多种先天和适应性防御系统,以保持稳态和对外来刺激的反应。年龄相关的AEC1s、AEC2s、成纤维细胞、内皮细胞和ASM细胞组成和功能的变化是老年人对肺部疾病发生和进展的易感性增加的基础。免疫衰老促进氧自由基和促炎细胞因子的产生。持续的下呼吸道炎症可能使老年人更容易受到有毒环境的影响,并加速肺功能下降。肺部炎症疾病的预后和恢复不良是由于肺中先天和适应性免疫反应的年龄相关变化。遗传背景和生活方式可促进肺部与年龄有关的变化,并促进气道疾病的发生和进展,增加对传染性刺激及毒素的易感性。
在过去的几十年里,已经形成了许多关于肺衰老和增加疾病易感性的细胞和分子机制的关键见解,但需要更详细的机制研究来验证许多与疾病进展相关的遗传决定因素,以及衰老过程是如何产生这些遗传因素的,也需要更多的研究来了解各种免疫和肺细胞类型之间的相互作用,以及衰老是如何影响这些细胞群的变化的。
悬而未决的问题
1. 如何定义肺的正常衰老?结合分子、细胞、成像和功能研究,如何可以提供更好的表型?
2. 肺的衰老是什么时候开始的,驱动这一过程的主要细胞类型和分子特征是什么?
3. 老年人不同肺表型(如COPD或IPF)发展的遗传和/或分子过程是什么?
4. 先天淋巴样细胞表型和功能的年龄相关性变化能否加速肺部疾病的进程?
5. 随着年龄的增长,传导和呼吸道中不同类型的细胞是如何适应宿主体内的代谢变化,而仍然履行其基本职责?
6. 何时开始在肺中发生免疫衰老? 随着年龄的增长会发生怎样的分子或基因的改变并加速衰老进程,采取新的治疗措施能否降低这一过程的有害影响?

责编:小诗佳
排版:陆小炮
本文来自合作公众号“老顽童说”

公众号致力于
传播衰老相关的前沿科研进展和趣味科普,
帮助大家更深入地了解衰老背后的科学故事。
英
雄
贴
中国生物物理学会诚邀生物物理领域科学家加入学会公微平台,发表和介绍国内外原创的科研成果。
国内可为原创研究成果或评论、综述,国际为在线发表一个月内的最新成果或综述。字数不限,请至少包含一张图片。
投稿请发送至:jijia@bsc.org.cn
中国生物物理学会官方订阅号,为BSC会员及生物物理领域专业人士服务。
投稿及授权请联系:bscoffice@bsc.org.cn。
微信号:BSC-1979
原标题:《【科技前沿】Annual Reviews:肺部衰老江湖,谁主沉浮?》
本文为澎湃号作者或机构在澎湃新闻上传并发布,仅代表该作者或机构观点,不代表澎湃新闻的观点或立场,澎湃新闻仅提供信息发布平台。申请澎湃号请用电脑访问http://renzheng.thepaper.cn。





- 报料热线: 021-962866
- 报料邮箱: news@thepaper.cn
互联网新闻信息服务许可证:31120170006
增值电信业务经营许可证:沪B2-2017116
© 2014-2024 上海东方报业有限公司




