- +1
中国衰老标志物联合体发布心脏衰老标志物专家共识(2023)
心脏衰老是老年人心血管疾病流行的重要危险因素,如何做好与衰老有关的心血管疾病的预防和管理是目前全国乃至全世界急需解决的问题。为了应对这一严峻挑战,中国衰老标志物联合体(Aging Biomarker Consortium, ABC)制定了心脏衰老生物标志物的专家共识。这一共识结合了最新的科学文献和临床专业知识,提供了与心脏衰老相关的生物标志物的综合评估。该共识提出了一个标准化的方法来表征生物标志物,并将生物标志物分为三个维度:功能,结构和体液。功能方面重点推荐了心脏的舒张和收缩功能、窦房结起搏和电传导功能、心脏神经内分泌功能、冠状动脉微循环和心脏代谢相关的生物标志物;结构方面重点强调了左心室向心性重塑、冠状动脉钙化和心外膜脂肪沉积相关的生物标志物;体液方面重点纳入了各种系统性标志物(N)和心脏特异性(X)标志物,包括内分泌激素、细胞因子和其他血浆代谢物等。本专家共识旨在为评估心脏衰老程度和开展与心脏衰老相关的研究奠定基础,以期解决评估个体心脏衰老程度(心脏到底有多老)、测算心脏衰老速度(心脏衰老有多快)和预警心脏衰老相关疾病风险(心脏病变有多远)等临床问题,最终目的是改善中国乃至全球老年人的心脏健康状况。近日,该专家共识以“A biomarker framework for cardiac aging: the Aging Biomarker Consortium consensus statement”为题发表于Life Medicine。
 一、心脏衰老评估的目的和意义
一、心脏衰老评估的目的和意义随着人口老龄化程度不断加剧,衰老相关的疾病负担已成为中国乃至世界面临的重大健康和社会问题。据《中国心血管健康与疾病报告2022》显示,2020年我国农村、城市居民由于心血管病导致的死亡分别占全因死亡的48.00%和45.86%,严重威胁我国居民的生命健康。随衰老而发生的心脏结构和功能的退行性改变是导致心血管疾病的最主要危险因素,心血管疾病的发生也会进一步加速心脏的衰老,及早发现心脏退行性病变,及时预警、预防和治疗心血管疾病,对实现健康老龄化具有重要意义。
心脏衰老是指心脏随增龄发生的系列结构重塑和功能变化,主要表现为左室容积减少、心室质量体积比增加、腱索及乳头肌功能不全、瓣膜狭窄及关闭不全、冠状动脉阻塞及钙化、心外膜脂肪沉积、心脏纤维化程度增加、左室舒张功能障碍、心脏传导功能受损、心脏神经内分泌功能失调等。寻找能够反映心脏衰老水平的生物标志物,有助于精准评估个体心脏的功能状态、预测发生心脏衰老相关疾病的风险,从而及时采取个体化干预措施,以期达到疾病防控的目的。
二、标志物推荐方法学
我们对2023年6月之前发表的研究进行了全面的文献检索,并在MEDLINE、PubMed、Cochrane图书馆和其它与本共识相关的选定数据库中进行索引。关于所使用的具体搜索词,读者可参阅在线补充数据资料,其中包含了最终的证据表,总结了共识编写小组制定建议所使用的证据。为启动这一过程,ABC的成员首先通过在线合作,根据现有的出版物和ABC成员的研究,确定了与心脏衰老的生物标志物有关的基本问题纲要。进而,通过在2023年8月5日举办心脏衰老标志物专家共识审定会(北京·2023),对潜在的生物标志物进行了进一步讨论,并达成共识。所有的建议都经过ABC成员的充分审查和讨论,以便为这个共识提供更为全面的观点和考虑。
本共识对推荐级别和证据水平的表述沿用国际通用的方式,详见表1。

表1 证据水平和推荐级别的分类及定义
三、心脏衰老生物标志物的分类及临床应用
心脏衰老涉及分子、细胞、器官、机体和群体等多维度、多层次的改变。心脏衰老标志物则是指能够准确预测“心脏真实年龄”、“心脏结构”、“心脏功能”的标志物,可以用来判断心脏衰老程度、评估衰老干预效果。考虑到临床操作的可及性及便捷性,本共识从心脏功能、结构和体液三个维度筛选心脏衰老标志物(图1),以供临床工作和后续研究参考。
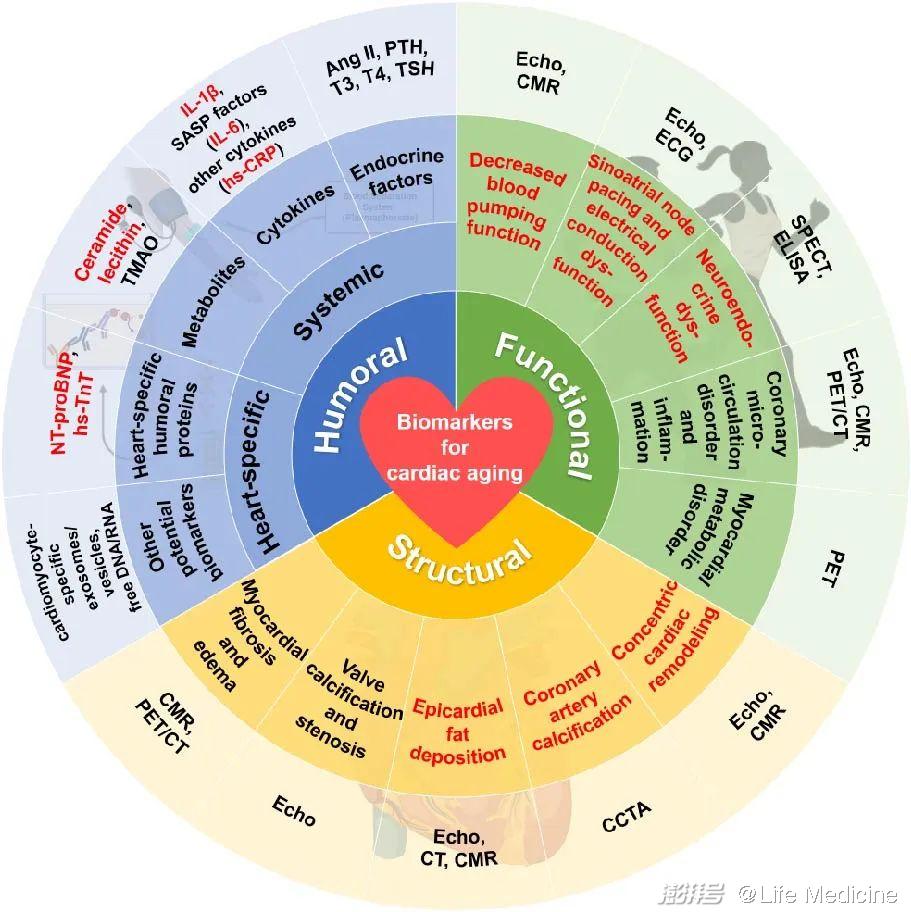
图1 心脏衰老生物标志物遴选体系
(一)心脏衰老的功能特征和检测
心脏是人体循环系统的动力中枢,维系器官正常生理功能的“生命之泵”。心脏通过持续性有节律的收缩泵血,将氧气和能量持续供应给机体,并带走代谢的终产物以维持机体正常功能。随着年龄的增长,心脏功能发生改变,主要表现为泵血功能降低、窦房结起搏和电传导功能障碍、以及神经内分泌功能异常。同时,心脏衰老还伴随着冠脉炎症、微循环障碍和心肌代谢异常。本共识推荐的心脏衰老功能特征是依据现有研究中多种技术检测到的与增龄相关的心脏功能改变。
1、泵血功能降低
心脏是一个中空肌性器官,通过不停收缩舒张,将静脉内血液回流到右心房,然后泵入右心室,通过肺循环进行气体交换后进入左心房,再通过左心室射入动脉,从而推动血液循环。每次心脏搏动,由收缩到舒张构成的一次机械活动过程,称为心动周期。心房和心室的节律性收缩和舒张是心脏发挥正常泵血功能的动力。随着年龄增长,心脏的收缩和舒张功能减退,从而导致心泵功能异常。
1.1 收缩功能减退
射血分数(ejection fraction, EF)、每搏输出量(stroke volume, SV)、整体纵向应变(global longitudinal strain, GLS)、短轴缩短率(fractional shortening, FS)和心率(heart rate, HR)是临床上反映心脏收缩功能的常用指标。
在静息状态下,随着年龄增长,心脏射血分数、每搏输出量、心率没有显著变化,心输出量得以保留。但当研究者使用更敏感的心脏超声或心脏核磁功能评价指标,如左室整体纵向应变、纵向应变率时发现,随着年龄增长,心脏纵向收缩功能减低,而左室扭转指数(torsional motility index, TMI)增加,这可能是一种在衰老过程中维持左室射血分数的代偿机制。一项纳入社区动脉粥样硬化风险队列(Atherosclerosis Risk in Communities Study, ARIC)1105名受试者的心脏超声研究发现,年龄增长伴随左室纵向应变降低(0.39±0.19%, P=0.038)和左室扭转指数增加(0.33±0.04°, P<0.001)。
在运动状态下,随着年龄增长,每搏输出量改变并不明确, 但心脏所能达到的最大心率和射血分数显著减低,对运动的变时性反应降低,即衰老导致心脏储备能力减退。一项研究对5437例无症状女性进行了运动负荷试验,平均随访时间15.9±2.2年,发现运动期间达到的峰值心率随着年龄的增长而降低(r=-0.62; P<0.0001)。一项纳入200名受试者的研究探究了年龄对心脏功能影响,显示在经过严格筛查以排除潜在冠状动脉疾病的健康人中,运动期间达到的最大EF随着年龄的增长而降低(β=-0.18, P=0.0001)。另外一项研究对722名老年受试者进行了间隔4年的两次心功能检查,发现受试者心脏收缩功能减退,这与全身血管硬化、主动脉和外周血管弹性下降、顺应性降低、心脏负荷增加有关。
此外,生理性老化过程同时会伴随慢性进行性不良心室-动脉耦合,临床上可用心脏超声或心脏核磁测量有效动脉弹性(arterial elasticity, Ea)、左室收缩末期弹性(left ventricular end-systolic elasticity, Elv),Ea与Elv的比值代表心室-动脉耦合度。巴尔的摩老龄化纵向研究纳入129名21岁至96岁受试者进行心脏核磁检测,发现Ea随时间增长的速率(β=0.50, P≤0.0001)大于Elv随时间增长速率(β=0.35, P≤0.001),Ea/Elv值随时间增长而增大(β=0.25, P=0.0001),出现心室-动脉解耦联。
上述结果显示,静息状态下收缩功能减退不显著,心输出量得以保留,需要用更敏感的评价指标,如GLS和TMI评估心脏收缩功能。运动状态下心脏储备能力显著减退,提示心脏衰老的可能,是潜在的心脏衰老生物标志物,可以通过运动负荷中峰值心率和最大射血分数进行评估。此外,心脏衰老伴随着不良心室-动脉耦合,可根据Ea/Elv值评估心室-动脉耦合度。
1.2 左心室舒张功能下降
相较于收缩功能,左心室舒张功能下降是心脏衰老过程中更早出现且较为显著的特征。正常情况下左心室舒张期充盈分为两个阶段:舒张早期被动充盈和舒张晚期心房收缩主动充盈。随着年龄增长,舒张早期被动充盈速度下降,大部分心室充盈由舒张后期填充。
临床上可用心脏超声或心脏核磁测量左室舒张早期血流峰值速度(E)、左室舒张晚期血流峰值速度(A)、二尖瓣环根部舒张早期峰值速度(e'),E/A值、E/e'值等指标评估左室舒张功能;也可用心脏核磁测量舒张早期纵向位移峰值、舒张早期纵向位移速度、舒张晚期纵向位移峰值等指标进行评估。
国外一项纳入35名受试者的研究显示,20岁后,左心室舒张早期充盈率逐渐减慢,到80岁时,该速率平均下降50%。尽管在舒张早期左心室充盈减慢,但在舒张晚期出现更多充盈,使得A波增强。正常情况下,E/A值大于1,但随着年龄的增长,心室肥厚、心室壁弹性下降使舒张早期的室内压升高,导致心室舒张早期充盈率降低、心房收缩对左心室充盈贡献增加,E/A 比值逐渐下降。国外另一项纳入社区动脉粥样硬化风险队列(Atherosclerosis Risk in Communities Study, ARIC)2524名受试者的心脏超声研究发现,在 6.6±0.8 年后,受试者e'降低了(0.6±1.4 cm/s,P<0.001)、E/e'增加了(3.1±4.4,P < 0.001)。
此外,中国医科大学第一附属医院招募2876名健康受试者进行心脏超声检测发现老年受试者的E/A、e'值显著低于年轻受试者的E/A值(0.96±0.34 vs. 1.28±0.37, P=0.0001)、e'值(11.47 cm/s±2.64 vs. 12.91 cm/s±2.51, P=0.0001),E/A及e'等8个变量构成的生物年龄评分可评估健康中国人的心脏衰老速度。根据对1763名心脏病高危、低危人群进行的心脏超声研究发现随着年龄增长,e'值降低(9.7 cm/s±1.7 vs. 5.1 cm/s±1.6, P<0.001)并延迟达峰。e'值降低是最早出现的与心脏危险因素相关的心脏退行性变化。
上述结果表明,舒张功能改变可以较为准确地反映心脏的衰老状况,是心脏衰老的潜在标志物。心脏舒张功能可以采用超声心动图E/A或者E/e'进行评估。
2、窦房结起搏和电传导功能障碍
为了将血液泵送到全身,心脏的肌肉需要协同工作,细胞间兴奋的传导通过局部电流实现。电信号始于窦房结,这是心脏的起搏点。心脏衰老过程中,窦房结、房室结和希氏-浦肯野系统出现退行性改变,损害动作电位的传导,影响心脏组织的电传导性能,导致传导时间延长、异位搏动增多。窦房结功能障碍会影响心脏起搏功能,导致窦性心动过缓。相较于健康年轻人,老年人窦房结自律性相对较低,对其他传导点的控制减弱,表现为最大心率和固有心率降低,容易引发窦性心动过缓。此外,老年人电生理功能异常还会引发异位起搏节律(心律失常),例如,心房颤动和房性早搏在65岁以上的老年人多发。心脏起搏和电传导系统功能退化如窦性心动过缓、心脏传导阻滞常引发虚弱和疲乏,严重时会导致晕厥和心源性猝死等。
临床上可根据脉搏和心电图(electrocardiograms, ECG)评估窦房结起搏和电传导功能。脉搏慢(特别是慢且不齐时)或者运动时脉率未增加都提示窦房结功能障碍。相较于健康年轻人,老年人心电图主要表现为P波增宽,P-R间期和Q-T间期延长,QRS和T波电压变小及QRS电轴左偏。此外也可通过心脏超声组织多普勒成像(tissue doppler imaging, TDI)测量PA-TDI,即心动图上P波开始至组织多普勒A'峰的时间以预测心脏的电传导功能。一项研究根据对386名无结构心脏病受试者进行的心脏超声研究发现年龄增长与PA-TDI延长独立相关(β=0.476, P<0.0001)。
起搏和电传导功能障碍与心脏衰老具有相关性,提示存在心脏衰老的可能,可以作为心脏衰老的潜在标志物。
3、神经内分泌功能异常
心脏不仅是血液循环动力泵,而且具有重要的内分泌功能。心肌细胞能够产生多种激素和生物活性物质,例如心钠素、抗心律失常肽以及心肌生长因子等,调节心血管系统正常功能。老年人易发神经内分泌功能异常,分泌过多的血管紧张素II(angiotensin II, Ang II)、内皮素(endothelin, EDN)和去甲肾上腺素,同时去甲肾上腺素清除率下降,从而导致心血管系统的神经内分泌功能异常。
临床上123I标记的间碘苄基胍(Iodine-123-m-Iodobenzylguanidine, 123I-MIBG)SPECT成像可用于评估心脏肾上腺素能神经元功能。一项小样本研究发现年龄增长与心脏123I -MIBG摄取率呈显著负相关(r=-0.6264, P<0.001)。此外,一项研究显示,衰老会改变心脏对β-肾上腺素刺激的反应。相较于年轻受试者,老年受试者的平均去甲肾上腺素浓度高66%(P<0.05),去甲肾上腺素的血浆清除率低22% (P<0.05)。
心脏神经内分泌功能异常与心脏衰老具有相关性,但是因为其与疾病的相关性更为密切且临床上没有明确的指标,因此需要与其他指标进行联合使用。
4、冠脉微循环障碍和炎症
冠状动脉微循环是指心脏中由微动脉、心肌毛细血管和微静脉组成的微循环系统,是参与调节冠状动脉血流的微循环系统,也是对心肌细胞进行供血、供氧的重要场所。衰老过程中,心肌组织内的冠状动脉会发生重塑,冠状动脉内皮细胞功能异常,导致冠脉微循环障碍和炎症。
冠状动脉血流储备(coronary flow reserve, CFR)可反映心外膜血管及微循环适应心脏做功增加的能力,衰老与冠状动脉血流储备减少相关。临床上可通过静脉注射腺苷等血管扩张剂,利用心脏超声、心肌造影、心脏核磁或正电子发射断层扫描(positron emission tomography, PET)检查测定充血冠状动脉血流量与静息冠状动脉血流量的比值,即CFR值。一项小样本横断面研究用心脏超声检测无心肌灌注异常患者的CFR,发现年龄增长与CFR受损相关(β=-0.48, P<0.001),这主要是年龄增长伴随充血冠状动脉血流速度降低所致(β=-0.30, P=0.008)。一项纳入335名冠脉造影正常受试者的心脏超声研究表明,随年龄增长CFR逐渐降低(1st 四分位数 3.01±0.69, 4th 四分位数 2.39±0.49, P<0.0001),这主要是由年龄增长静息冠状动脉血流速度增加所致(1st 四分位数 26.3±6.1 cm/s, 4th 四分位数 30.2±6.4, P<0.001)。Uren.N等纳入56名21-86岁的健康受试者,用15O-水标记的PET扫描测定静息、充血冠状动脉血流量,发现静息冠脉血流量随年龄增长显著增加(r=0.45, P<0.025);而充血冠脉血流量在 70岁以上受试者中显著降低。
微循环阻力指数(index of microcirculatory resistance, IMR)是量化微循环阻力的压力-温度衍生参数,可特异性反应冠状动脉微循环阻力。IMR在临床上可通过心导管检查测定,可对心外膜冠状动脉到心肌微循环进行功能学评价。为评估衰老是否会影响IMR,一项纳入228名患者的心导管检查结合心脏超声检查结果发现随年龄增长,充血状态微血管阻力增加(R2=0.02, P=0.003),静息状态到充血状态的微血管阻力差值降低(R2=0.03, P=0.002)。
此外,临床上可采用18F-FDG的PET/CT成像可以测定冠状动脉心肌靶背景比(target-to-background ratio, TBR),定量评估冠状动脉炎症水平,识别早期动脉粥样硬化。有研究纳入309名无冠状动脉疾病史的老年受试者行18F-FDG-PET/CT检查,发现年龄增长与冠状动脉TBR增加显著相关(r=0.18, P=0.004);冠状动脉TBR增加提示心血管事件发生风险升高(HR 4.25, P=0.003)。
冠脉微循环障碍和炎症提示存在心脏衰老的可能,是心脏衰老的潜在标志物。临床上可用CFR、IMR和18F-FDG等指标进行量化。但CFR和IMR均为有创检查,不适用于早期筛查。
5、心肌代谢功能紊乱
心脏代谢底物转换与心脏衰老具相关性。心肌细胞能量底物获取是机体产生大量ATP的关键,随着年龄增长,心肌细胞能量底物发生改变,心肌代谢异常,导致心脏功能受损。
临床上可以通过11C-棕榈酸盐、11C-葡萄糖标记的PET扫描检测心肌脂肪酸利用率、心肌葡萄糖利用率等指标进行评估。PET检查还可以通过扫描15O-水测量心肌血流量、11C-乙酸盐测量心肌耗氧量、11C-棕榈酸盐测量心肌脂肪酸利用及氧化率、11C-葡萄糖测量心肌葡萄糖利用率。一项小样本研究发现老年受试者的心肌脂肪酸利用率(35±10 nmol FFA/nmol O2*10-3 vs. 51±20 nmol FFA/nmol O2*10-3, P<0.005)、氧化率(33±10 nmol FFA/nmol O2*10-3 vs. 48±18 nmol FFA/nmol O2*10-3, P<0.004)较年轻受试者显著降低,而心肌葡萄糖绝对利用率无显著变化。
在衰老过程中,尽管心肌葡萄糖利用率绝对值没有明显变化,但由于心肌脂肪酸利用率下降,心肌葡萄糖代谢在心肌代谢底物中的相对占比可能增加。然而,这种代谢转换的临床意义有待进一步研究。
推荐要点:
1. 舒张功能下降是心脏衰老中的重要特征。临床上可通过超声心动图E/A或者E/e'进行评估,可以作为心脏衰老标志物(B级证据,I级推荐)。
2. 收缩功能下降可反映心脏衰老程度。临床上可采用GLS、TMI、Ea/Elv、运动负荷后峰值HR和最大EF进行评估,可以作为心脏衰老潜在标志物(B级证据,Ⅱa级推荐)。
3. 窦房结起搏和电传导功能障碍提示存在心脏衰老的可能,发展为心律失常及房颤可能性较大,临床上可根据心脏超声组织多普勒成像PA-TDI及动态心电图P波、T波、P-R间期、Q-T间期、QRS电轴特征进行评估,可以作为心脏衰老标志物(B级证据,Ⅱa级推荐)。
4. 心脏神经内分泌功能异常提示存在心脏衰老的可能,可考虑用123I-MIBG和第三部分体液标志物-内分泌因子指标进行评估,可以考虑作为心脏衰老的功能性标志物,但需要在后续的队列性研究中验证(B级证据,Ⅱa级推荐)。
5. 心脏衰老伴随冠脉微循环障碍和炎症,临床上可以考虑18F-FDG、CFR和IMR指标进行评估,可以考虑作为心脏衰老的功能性标志物(B级证据,Ⅱb级推荐)。
6. 心脏代谢底物转换与心脏衰老具相关性。临床上可以通过11C-棕榈酸盐、11C-葡萄糖标记的PET扫描检测心肌脂肪酸利用率、心肌葡萄糖利用率等指标进行评估,临床意义有待进一步研究,可以考虑作为心脏衰老功能标志物(C级证据,IIb级推荐)。
(二)心脏衰老的结构特征和检测
心脏衰老伴随细胞水平至宏观结构的一系列变化。在临床实践中,超声、计算机断层扫描、核磁共振成像及核素显像等多种成像技术可用于评估心脏衰老所伴随的结构变化。本共识推荐的心脏衰老结构特征是依据现有研究中多种影像技术检测到的与增龄相关的心脏结构改变。
1、心脏向心性重塑
心脏向心性重塑是指心腔容积降低,心室质量体积比增加,是老年心脏最常见的变化之一。随着衰老相关氧化应激增加,心肌细胞减少、细胞外基质增生、剩余细胞代偿性肥大,导致心腔容积减少。临床上可通过心脏超声或心脏核磁检测左室舒张末期容积(left ventricular end-diastolic volume, LVEDV)、左室收缩末期容积(left ventricular end-systolic volume, LVSDV)、左室舒张末期容积指数(left ventricular end-diastolic volume index, LVEDVI)及左室质量体积比(mass to volume ratio, M/V ratio)等指标,评估心脏是否发生向心性重塑。
动脉粥样硬化多种族研究(Multi-Ethnic Study of Atherosclerosis, MESA)系列纵向研究发现,在衰老过程中LVEDV逐渐降低,M/V ratio逐渐增加,但左室质量随年龄增长而增加仅见于男性。宣武医院纳入550名21岁-70岁健康受试者行心脏核磁检测发现,年龄增长伴随LVEDV(r=-0.31, P<0.001)、LVSDV(r=-0.37, P<0.001)减低,舒张末期左室壁厚度(r=0.31, P<0.001)增加;但年龄增长伴随左室质量增加仅见于女性(r=0.36, P<0.001)。
尽管多项既往研究表明室间隔厚度和左、右心房容积随增龄增加,但近期一项纳入14000余人次的心脏核磁研究定性分析发现随时间推移,室间隔向左室腔增大;而定量分析发现随年龄增长,室间隔厚度会先增厚后降低。阜外医院纳入200名20岁-70岁的健康受试者行心脏核磁检测发现,随年龄增长,收缩末期左房直径(r=-0.25, P<0.001)、收缩末期右房容积(r=-0.22, P=0.002)均显著降低。Bai.J等通过机器学习技术自动分析英国生物样本数据库(UK Biobank)26893人次的心脏核磁数据,发现年龄增长与左房最大容积(left atrial maximum volume, LAV max)(β=−2.0, P= 9.1×10−44)、右房最大容积(right atrial maximum volume, RAV max)(β=−1.0, P=1.7×10−9)、左室心肌质量(left ventricular myocardial mass, LVM)(β=−1.0, P =2.2×10−12)均呈显著负相关。上述结果提示,随着年龄增加,心脏出现向心性重塑,表现为左心室容积减少、质量体积比增加。然而,衰老与心室质量、室间隔厚度、心房大小之间的关系仍存在争议,有待进一步研究。
2、冠状动脉钙化
心脏衰老会伴随冠状动脉阻塞性病变增加,钙化程度增加。随着年龄增长,冠脉内膜出现脂质氧化、内皮损伤、炎症反应、凋亡小体形成,其内含有钙晶体沉积所需的钙及磷酸盐,可促进羟基磷灰石针状体形成,诱导冠脉内膜钙化。同时衰老伴随肾功能减低、钙磷代谢失衡,钙盐异常沉积,诱导冠脉中膜钙化。临床上可用冠状动脉造影计算机断层扫描(coronary computed tomography angiography, CCTA)评估冠状动脉管腔狭窄严重程度、斑块钙化等冠脉情况。基于CCTA的冠脉钙化积分(coronary artery calcification score, CACS),临床上最常用的是Agatston评分,为心血管事件的强预测因子。
根据计算机断层血管造影成像明确动脉粥样硬化斑块的进展(Progression of AtheRosclerotic PlAque DetermIned by Computed TomoGraphic Angiography Imaging,PARADIGM)子研究纳入1153名连续接受CCTA检查的受试者数据分析发现,随着年龄增长,总斑块体积增加(1st 四分位数 7.8mm3/年, 4th 四分位数 12.1mm3/年, P=0.001),致密钙化斑块体积增加(1st 四分位数 2.5mm3/年, 4th 四分位数 7.1mm3/年, P<0.001)。解放军总医院纳入338名老年患者CCTA进行队列研究发现随着年龄增长,阻塞性冠状动脉病变百分比显著增加(P<0.001),钙化斑块体积加速。上述结果提示,衰老与冠状动脉钙化斑块增加相关,CCTA测定的CACS可作为心脏衰老的潜在标志物。
3、心外膜脂肪沉积
心脏衰老伴随心包组织脂肪沉积增多。随着年龄增长,心外膜组织慢性缺氧性损伤增多,白色脂肪组织在心外膜区域积累。心外膜脂肪组织可合成和分泌多种促炎性脂肪因子,诱导心脏纤维化、房性心律失常,促进动脉粥样硬化进展。临床上可用心脏超声测量心外膜脂肪组织厚度、心脏CT测量全心外膜脂肪组织体积、心脏核磁测量肺动脉分叉处和心肌最下横切面之间的心外膜脂肪体积指数,评估心外膜脂肪沉积量。
一项小样本研究纳入58名健康受试者行心脏核磁发现老年受试者的心外膜脂肪体积指数显著高于年轻受试者(54.7 ml/m2±27.1 vs. 34.5 ml/m2±18.6, P<0.01)。Jill.M.C等根据MESA队列6814名受试者心脏CT结果发现年龄越大,受试者心外膜脂肪体积指数越大(P<0.001);男性华人的心外膜脂肪体积量(根据身高、年龄、部位调整后)在各种族中最大(P<0.001);心外膜脂肪体积与冠状动脉钙化严重程度相关(PR 1.06, 95%CI 1.04-1.08, P<0.0001)。上述结果提示,年龄增长伴随心外膜脂肪沉积增多,心外膜脂肪沉积量可作为心脏衰老的潜在标志物。
4、瓣膜钙化及狭窄
心脏衰老会伴随心脏瓣膜的钙化及狭窄。该变化的潜在机制是年龄增长伴随内皮屏障功能障碍,血液中脂质进入内皮下间隙,诱导炎症、纤维化、基质重塑及钙沉积,进而导致瓣膜钙化和狭窄。其中,主动脉瓣狭窄是最常见的瓣膜性心脏病,其发病率随年龄增长而增加。目前心脏超声是诊断主动脉瓣狭窄的金标准,成人正常主动脉瓣开口面积为 3-4 cm2。在早期病程中,主动脉瓣开口面积通常每年减少 0.1 cm2,但是具体减少面积会根据危险因素而变化。需要注意的是,部分老年人没有明显的心脏瓣膜钙化及狭窄,因此在临床上评估心脏衰老,需要将心脏瓣膜钙化、狭窄指标与其他心脏衰老标志物相结合。
5、心肌纤维化与心肌水肿
心脏衰老过程中胶原蛋白沉积增多,心肌纤维化程度增加;心室充盈压增加,可能引起心肌水肿。临床上可用心脏核磁晚期钆增强成像和心脏T1映射测定细胞外间质容积分数(extracellular volume fraction, ECV)、心脏T1值,评估心肌纤维化程度。用心脏核磁心肌T2映射测定心脏T2值,评估心肌水肿程度。MESA队列1231名参与者的心脏核磁研究提示高龄与心脏T1值降低(P<0.05)、ECV值增加(slope=0.052% /年,P=0.012)相关。两项小样本研究表明随年龄增长,心脏整体T2值增加。
近年来,随着核素成像技术的发展,研究发现成纤维活化蛋白抑制剂(fibroblast activating protein inhibitor, FAPI)可用于成纤维细胞激活放射性示踪,68Ga-FAPI、18F-NOTA-FAPI的PET/CT成像可定量测定心肌靶背景比(target-to-background ratio, TBR),评估心肌纤维化程度。一项小样本研究表明,年龄增长与18F-NOTA-FAPI PET/CT成像测得的心肌TBR值相关(P<0.05)。上述研究提示,衰老与心肌纤维化、心肌水肿存在相关性,心脏核磁测定的心脏T1值、T2值、ECV值可作为潜在的心脏衰老标志物。18F-NOTA-FAPI 、68Ga-FAPI PET/CT测定的成纤维细胞激活程度可能与心脏衰老相关,有待进一步研究。
推荐要点:
1. 左心室向心性重塑可以作为心脏衰老的影像学标志。临床上可用心脏超声、心脏核磁测量左室舒张末期容积、左室舒张末期容积指数、左室质量体积比等指标进行评估(B级证据,I级推荐)。
2. 冠状动脉钙化可作为心脏衰老的影像学标志。临床上可用CCTA测定冠状动脉钙化积分进行评估(B级证据,IIa级推荐)。
3. 心外膜脂肪沉积可作为心脏衰老的影像学标志。临床上可用心脏超声、心脏CT、心脏核磁测定心外膜脂肪厚度、心外膜脂肪体积、心外膜脂肪体积指数等指标进行评估(B级证据,IIa级推荐)。
(三)体液生物标志物
血液等体液中生物活性成分的诊断分析具有微创性、高敏性等特点,可以作为评估心脏衰老的重要辅助手段。本共识旨在推荐心脏衰老相关生物标志物,因此对体液生物标志物的寻找策略是筛选体液中的心肌细胞特异性标志物或很可能与心脏衰老水平高度相关的体液生物标志物。这些体液生物标志物一方面能够为心脏衰老的诊断提供重要的附加信息,另一方面也可以给临床干预心脏衰老提供指导意见。但是,这些体液生物标志物在各种急慢性心脏疾病或其他器官衰老中也可能会发生变化,并非心脏衰老的特异性生物标志物,在用于心脏衰老标志物研究中应注意鉴别。在此,我们将基于“N+X”逻辑框架分别介绍系统性(N)的和心脏特异性(X)的体液标志物。
1、系统性体液标志物
1.1 内分泌因子
1.1.1 肾素-血管紧张素-醛固酮系统(RAAS)
RAAS对心脏的正常发育、心脏功能稳态、电解质和体液平衡的维持、血压调节等有着重要的作用。RAAS紊乱是诱发衰老和心脏疾病的重要因素。大量的人群和实验动物研究表明血浆中Ang II水平在老年个体中显著上升。Ang II的增加会导致心脏发生心肌肥大、心肌纤维化、冠状动脉重塑等心脏衰老表型。因此,可以考虑将血浆Ang II作为心脏衰老的参考体液生物标志物。但是,Ang II在高血压患者中也会高,但这部分人未必很早就出现心脏衰老;因此,Ang II在用于辅助评估心脏衰老时需要和其他指标联合使用。
1.1.2 甲状旁腺激素
甲状旁腺激素(parathyroid hormone, PTH)是由甲状旁腺主细胞分泌的碱性单链多肽类激素,其主要功能是调节体内钙和磷的代谢,促使血钙的升高和血磷的下降。有临床研究表明,老龄会增加血浆中PTH水平。在老年个体中,血浆PTH水平与左心室肥厚等心脏衰老表型密切相关,提示血浆PTH可能是心脏衰老的生物标志物。
1.2 细胞因子
1.2.1 炎性小体因子-白介素-1β和白介素-18β
NLRP3炎性小体是心脏细胞和器官衰老的重要参与因素,其发挥作用依赖于下游效应分子白介素-1β(interleukin-1β, IL-1β)和白介素-18(interleukin-18, IL-18)。IL-1β和IL-18作为促炎因子可以引起心脏纤维化和心脏肥大等心脏衰老表型。血浆IL-1β水平已被广泛应用于临床评估衰老相关心脏疾病风险。因此,可考虑将IL-1β作为心脏衰老相关的体液生物标志物。
1.2.2 衰老相关分泌表型因子
衰老相关分泌表型(senescence-associated secretory phenotype, SASP)因子是一类衰老细胞分泌的炎性细胞因子,可以驱动器官衰老和功能受损。除上述IL-1β和IL-18外,还有其他SASP因子参与心脏衰老。在衰老的心脏中,成纤维细胞分泌IL-6、肿瘤坏死因子α(tumor necrosis factor-α, TNF-α)、纤溶酶原激活物抑制剂-1(plasminogen activator inhibitor-1, PAI-1)等经典SASP因子,内皮细胞分泌IL-6、PAI-1、基质金属蛋白酶-1(matrix metalloproteinase-1, MMP-1)、MMP-3、内皮素1(endothelin 1, EDN1)等经典SASP因子,而心肌细胞则分泌转化生长因子-β2(transforming growth factor-β2, TGF-β2)、生长分化因子15(growth differentiation factor 15, GDF15)、等非经典SASP因子。这些SASP因子在心脏衰老和疾病中均扮演着重要的角色。其中部分SASP因子的血浆水平与心脏衰老的关系已经有较强临床证据。
TGF-β家族:TGF-β家族是细胞和器官衰老的重要标志物。TGF-β可以诱导心肌组织中的多种细胞发生衰老并导致心脏整体衰老和功能减退。例如,TGF-β家族中激活素A(activin A)在心脏衰老中起着关键作用。一项纳入899例受试者的临床研究显示,老龄会增加血浆activin A水平,而activin A可以促进心脏发生衰老相关的心肌肥大和收缩舒张功能下降。因此,可考虑将TGF-β家族activin A作为心脏衰老相关的生物标志物。
内皮素:内皮素是由内皮细胞分泌的一类多肽,包括EDN1-3。内皮素可以作用于内皮素受体从而激活成纤维细胞或导致心肌细胞肥大并诱发心肌纤维化和心肌肥大等心脏衰老表型。血浆内皮素水平在衰老个体血浆中显著增加。一项来自美国的纳入1538例受试者的临床研究显示,血浆EDN1浓度的升高增加了衰老相关左心室舒张功能降低的风险。另一项国内的临床队列研究也表明EDN1血浆水平与衰老相关的左心室重构风险相关。因此,可以考虑将EDN1作为心脏衰老相关的体液生物标志物。
GDF15:GDF15的血浆水平在老年个体中显著增加,并且GDF15会增加心脏衰老风险。例如,一项纳入53486例受试者的荟萃研究显示,血浆GDF15增加了老年相关心肌梗死的风险。另一项纳入2001例社区老年受试者的长达十年的随访研究显示血浆GDF15水平与老年相关的房颤密切相关,并且影响10年全因死亡率。因此,可以考虑将GDF15与其他心脏衰老标志物一起作为心脏衰老相关的体液生物标志物。
1.2.3 其他细胞因子
超敏C反应蛋白:C反应蛋白(C-reactive protein, CRP)是心血管疾病、高血压、糖尿病、肾病等衰老相关疾病的体液生物标志物。一项纳入2437例受试者的临床观察性研究表明随年龄增大血浆CRP水平增高。血浆CRP水平与不良的衰老相关事件呈正相关,特别是超敏C反应蛋白(high-sensitivity C-reactive protein, hs-CRP)可用于独立评估衰老相关心脏事件。Hs-CRP已经被广泛应用于临床预测心脏事件。因此,可以考虑将hs-CRP作为心脏衰老相关的体液生物标志物。
CC基序趋化因子配体17:CC基序趋化因子配体17(C-C motif chemokine ligand 17, CCL17)可以促进个体衰老和衰老相关心脏病变。国内外队列研究均表明老龄会增加血浆CCL17水平,而CCL17的增高提示老年相关的冠心病和心梗事件增加。这些证据表明CCL17可能作为评估心脏衰老相关的体液生物标志物。
胰岛素样生长因子结合蛋白7:两项独立的临床研究(n=4263/1913)均表明血浆胰岛素样生长因子结合蛋白7(insulin-like growth factor-binding protein-7, IGFBP7)水平在老年个体中显著增加。IGFBP7可以促进心脏收缩功能障碍、心肌纤维化和心脏细胞衰老等心脏衰老表型。因此,可以考虑将IGFBP7作为心脏衰老相关的体液生物标志物。
1.3 代谢小分子
1.3.1 神经酰胺和卵磷脂
神经酰胺是一种会诱导心脏脂毒性的鞘磷脂,可以驱动心脏衰老和相关疾病的发生。食物来源的卵磷脂也是心脏衰老及相关疾病的重要危险因素。血浆神经酰胺和卵磷脂水平与老年相关的不良心脏事件密切相关。一项纳入10803例受试者的多中心临床队列研究表明,基于神经酰胺和卵磷脂的风险评分(Cardiovascular Event Risk Test 2, CERT2)可以有效地预测老龄相关的冠心病事件。另一项利用CERT2的老年队列研究也表明该评分与心脏衰老相关事件密切相关。因此,可考虑将基于神经酰胺和卵磷脂(LC-MS法测定)的风险评分CERT2作为评估心脏衰老相关的参考指标。
1.3.2 氧化三甲胺
氧化三甲胺(trimethylamine N-oxide, TMAO)由食物中的卵磷脂代谢产生。在健康人群中,中老年人血浆TMAO水平明显高于年轻人。血浆TMAO会引起老年相关的心肌肥厚、心肌纤维化、房颤和冠心病等,并且缩短心衰病人生存期。一项纳入4007例患者的随访研究表明,血浆TMAO水平与不良的心脏衰老事件密切相关。这些证据提示TMAO可能是心脏衰老的诱发因素和潜在的体液生物标志物。
2、心肌特异性生物标志物
2.1 心肌特异性蛋白
目前用于心脏功能诊断的心肌特异性体液生物标志物包括B型利钠肽(B-type natriuretic peptide, BNP)、心肌酶谱、肌钙蛋白、肌红蛋白等。其中,BNP和N末端B型利钠肽原(N-terminal pro-B-type natriuretic peptide, NT-proBNP)是心脏功能降低的重要血液指标。一项纳入1079例老年受试者的临床研究表明NT-proBNP是生物学年龄的良好指标。另一项纳入2364例老年受试者的队列研究表明血浆NT-proBNP水平可用于患者预后评估。因此,可以考虑将NT-proBNP作为心脏衰老和心功能下降的体液生物标志物。心肌酶、肌钙蛋白(如超敏肌钙蛋白T, hs-TnT)、肌红蛋白等也是心脏损伤的重要血液指标,但这些血液指标是否可用作心脏衰老标志物有待进一步研究。
2.2 其他潜在的心肌特异性生物标志物
其他可能作为心脏特异性衰老标志物的潜在因子包括:心肌细胞特异性的外泌体/囊泡、心肌细胞特异性游离DNA或RNA(包括mRNA、microRNA、circRNA和lncRNA等)等。这方面的研究进展较快,但是大部分研究集中于实验动物,临床研究偏少。这些潜在体液成分的血浆浓度及其与衰老的关联性还有待进一步在人群队列中明确。此外,目前对于心脏衰老体液标志物的研究大部分集中在血浆成分的分析,仅有少部分涉及尿液(如尿液BNP水平等)。
推荐要点:
1. 血浆IL-1β、IL-6、hs-CRP、神经酰胺和卵磷脂等非心肌特异性标志物:其增高与心脏衰老相关并已被应用于临床诊断和预后分析。推荐作为评估心脏衰老相关的体液生物标志物。(B级证据,Ⅱa级推荐)。
2. 血浆Ang II、PTH等内分泌因子和GDF15、CCL17、IGFBP7等细胞因子以及TMAO等代谢小分子:已有大量临床证据表明它们与心脏衰老相关但未被临床应用,可以考虑将这些分子作为评估心脏衰老相关的体液生物标志物(B级证据,Ⅱa级推荐)。
3. 血浆IL-18、PAI1、TGF-β、MMPs、EDNs等因子:已有部分临床资料提示它们与心脏衰老相关但并未被临床应用,可以考虑作为心脏衰老相关的候选体液生物标志物(C级证据,Ⅱb级推荐)。
4. 血浆NT-proBNP、hs-TnT等经典的反映心肌受损的心肌特异性蛋白:其增高提示心脏衰老风险并且这些指标被广泛用于临床诊断。推荐作为评估心脏衰老相关的体液生物标志物(B级证据,Ⅱa级推荐)。
四、“心龄”预测模型的构建
心脏衰老涉及心脏分子、结构、功能等多方面的改变。为了精准评估心脏衰老,需要集合多层次、多维度的信息与数据。近年来,心脏的生物学年龄相关研究已有一定的进展。
1、心龄评估模型
生物学年龄已被证明优于时序年龄衡量个体衰老的真实差异,但生物学年龄的量化方法在衰老研究领域至今未达成共识。上述心脏衰老标志物为精准评估心脏的生物学年龄(以下简称“心龄”,heart age)提供量化指标的选择对象与范围;反之,心龄可为心脏衰老标志物的研究提供标准化考核与评估体系。此外,心龄的评估与心脏衰老及相关疾病的机制与干预研究相辅相成,为早期识别病理性心脏衰老提供检测方法,为及时预警心脏衰老相关疾病提供路径,为精准评价心脏衰老相关疾病及治疗效果提供依据。
传统心龄评估常通过Framingham 风险评分(Framingham risk score, FRS)进行预测,在一些临床指南中,这是基于风险的预防心血管疾病方法的关键组成部分。然而,一项覆盖全球41个国家的研究进一步发现,成年人的预测心脏年龄总体大于实际年龄,最高相差40岁,这表明传统心龄评估的精确度不够高。机器学习的发展和人体生理信息数据库的建立促进了基于机器学习算法“心龄评估模型”研究的兴起。当前,心龄评估模型的构建多基于通过磁共振影像和心电图数据获得的信息。通过磁共振影像可提取心脏的代谢组特征、解剖特点等信息,而通过心电图则可提取心脏的心率、心电特征等信息。尽管这类基于影像组学和心电图数据构建的“心龄评估模型”在基础和临床研究中都极具潜力与应用价值,但当前的模型尚缺乏基于多中心大样本量的长期随访数据的验证与优化。
2、心脏衰老预测模型和心脏衰老相关疾病预测模型
多项研究表明,基于模型评估预测的心龄与时序年龄存在一定的差值,即“心龄差(heart age gap, HAG)”。心龄差可以反映个体心脏是否存在加速衰老或延迟衰老的情况,为预测个体心脏衰老的发展速率和预警心脏衰老相关疾病的发生发展提供重要参考依据。目前,运用于心脏衰老预测模型的机器学习算法主要包括深度神经网络(deep neural network, DNN)、广义线性模型(generalized linear models, GLM)、梯度增强模型(gradient-boosted model, GBM)、分类与回归树(classification and regression tree, CART)、树型朴素贝叶斯算法(tree-augmented naive Bayesian network, TAN)等。基于上述方法得出的心龄差已被用于多种心脏衰老相关疾病的预测,如高血压、心力衰竭、中风、急性心肌梗塞、冠状动脉病、房颤。例如,研究发现基于心电图数据预测心龄差大于7岁的患者中,既往合并心血管疾病的比例更高。值得注意的是,当前的心龄预测尚缺乏特异性生物标志物及计算模型,难以作为心脏衰老相关疾病的独立预测指标,还需考虑结合疾病特异性标志物进行应用。此外,其对疾病预后的评估预测尚缺乏有效的长期随访数据的对比和验证。
心脏衰老和功能退化过程涉及分子-细胞-器官-机体的多层次、多维度的改变。基于影像学、电生理学、分子生物学等多学科的技术手段,结合人工智能的建模与分析方法,建立基于多模态生物标志物的心龄模型和心脏疾病预测模型,以高精度、高效率、低成本、低风险的方式实现对心脏衰老及相关疾病提供科学评估与预警,是未来的研究方向。
五、未来工作规划及展望
(一)重点推荐的心脏衰老生物标志
根据专家讨论,从功能、结构和体液三个维度推荐以下心脏衰老标志物(表2),未来将在不同年龄段队列中进行重点验证:
(1)功能标志物:舒张功能下降、收缩功能下降、窦房结起搏和电传导功能障碍、心脏神经内分泌功能异常;(2)结构标志物:左心室向心性重塑、冠状动脉钙化、心外膜脂肪沉积;(3)体液标志物:非心肌特异性标志物(IL-1b、IL-6、hs-CRP、神经酰胺和卵磷脂)、心肌特异性标志物(NT-proBNP、hs-TnT)。
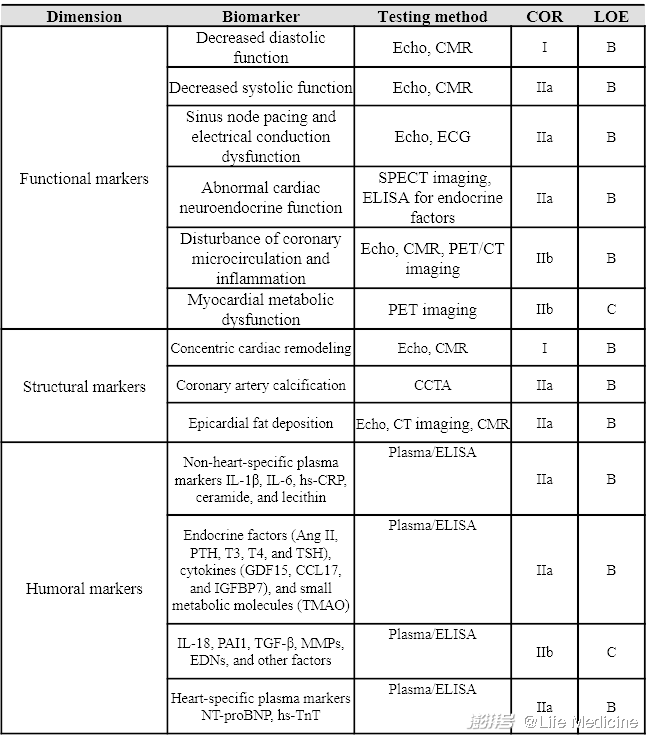
表2 重点推荐的心脏衰老生物标志物
缩写词:Echo,超声心动图;CMR,心脏磁共振成像;ECG,心电图;SPECT,单光子发射计算机断层扫描;ELISA,酶联免疫吸附试验;PET,正电子发射断层扫描;CT,计算机断层扫描;CCTA,冠脉计算机断层血管造影
(二)我国心脏衰老标志物研究的工作路线
(1)建立我国多中心衰老队列:结合临床数据和基础研究,发现和验证心脏衰老生物标志物,构建适合中国人群的心脏衰老标志的参考体系;预测心脏衰老的关键节点,明确心脏衰老及相关疾病的个性化干预时间窗。(2)基于人工智能和机器学习方法,构建心脏衰老评估模型及心脏衰老相关疾病预测模型。(3)推动产、学、研全链条多环节的协同发展,促进成果应用转化。通过多方的共同努力,最终提高我国老年心脏健康水平。
附:参加讨论专家(姓氏拼音排列)
卜军(上海交通大学附属仁济医院)、曹春梅(首都医科大学附属北京友谊医院北京临床研究所)、曹丰(中国人民解放军总医院)、车阳(中国医学科学院阜外医院)、陈厚早(中国医学科学院基础医学研究所)、陈思琪(中国科学院动物研究所)、黎健(北京医院)、李子健(北京大学第三医院)、刘光慧(中国科学院动物研究所)、陆瑶(中南大学湘雅三医院)、裴钢(同济大学)、曲静(中国科学院动物研究所)、沈涛(北京医院)、宋默识(中国科学院动物研究所)、孙爱军(复旦大学附属中山医院)、唐小强(四川大学华西第二医院)、唐熠达(北京大学第三医院)、陶凌(空军军医大学西京医院)、王利(中国医学科学院阜外医院)、王淼(中国医学科学院阜外医院)、王延江(陆军军医大学大坪医院)、肖俊杰(上海大学心血管研究所)、徐明(北京大学第三医院)、张存泰(华中科技大学同济医学院附属同济医院)、张唯薇(中国人民解放军总医院)、张维绮(中国科学院北京基因组研究所)、张岩(北京大学心血管科学研究所)、赵迎新(北京安贞医院)
全文链接:https://doi.org/10.1093/lifemedi/lnad035
引用:Aging Biomarker Consortium, Weiwei Zhang, Yang Che, Xiaoqiang Tang, Siqi Chen, Moshi Song, Li Wang,Ai-Jun Sun, Hou-Zao Chen, Ming Xu, Miao Wang, Jun Pu, Zijian Li, Junjie Xiao, Chun-Mei Cao, Yan Zhang, Yao Lu, Yingxin Zhao, Yan-Jiang Wang, Cuntai Zhang, Tao Shen, Weiqi Zhang, Ling Tao, Jing Qu, Yi-Da Tang, Guang-Hui Liu, Gang Pei, Jian Li, Feng Cao, A biomarker framework for cardiac aging: the Aging Biomarker Consortium consensus statement, Life Medicine, 2023; lnad035, https://doi.org/10.1093/lifemedi/lnad035
本文为澎湃号作者或机构在澎湃新闻上传并发布,仅代表该作者或机构观点,不代表澎湃新闻的观点或立场,澎湃新闻仅提供信息发布平台。申请澎湃号请用电脑访问http://renzheng.thepaper.cn。





- 报料热线: 021-962866
- 报料邮箱: news@thepaper.cn
互联网新闻信息服务许可证:31120170006
增值电信业务经营许可证:沪B2-2017116
© 2014-2026 上海东方报业有限公司




