- +1
氯氮平的疗效与副作用机制⑩
原创 师建国 心声经典
目录
1、历史回顾
2、氯氮平的作用机制
3、氯氮平的应用
4、氯氮平与其他药物之间的相互作用
5、氯氮平主要不良反应的应对策略
6、氯氮平治疗难治性精神分裂症的策略
7、氯氮平如何治疗精神分裂症的阴性症状?
8、氯氮平有助于治疗双相障碍
9、氯氮平有助于治疗多巴胺超敏性精神病
10、如何合理应用氯氮平?
11、氯氮平口腔崩解片与氯氮平普通片的区别?
12、如何让氯氮平治疗更有效?
13、氯氮平都治不好:如何应对?
5、氯氮平主要不良反应的应对策略
(3)癫痫
氯氮平在上市前进行的1,743例受试者的临床试验研究中,61例受试者癫痫发作至少1次(发生率约为3.5%)。基于该项试验,服用氯氮平1年的癫痫累积发生率大约为5%。
氯氮平通过阻断H1受体引起癫痫发作,氯氮平引起癫痫大发作低剂量(<300mg/d)时风险为1%,中等剂量(300-599mg/d)时为2.7%,高剂量(>599mg/d)时为4.4%。
氯氮平可致癫痫发作,风险与剂量有关,剂量越高越易发生。癫痫发作阈值的降低可能与剂量相关,较少的初始剂量可降低癫痫发作的风险。较少的初始剂量也可降低体位性低血压和其他不良心血管副作用的风险。缓慢加量和/或与丙戊酸联用,以降低癫痫发作的风险。
使用氯氮平应从小剂量开始服用,逐渐增加剂量,并分次使用。有癫痫发作史或其他易感因素(如中枢神经系统疾病、使用其他诱发癫痫的药物、酗酒)的患者应慎用氯氮平。
如出现肌阵挛,可能是癫痫发作的信号。
处理方法是氯氮平适当减量,加用丙戊酸钠治疗。不用卡马西平,因为它也降低白细胞。
因氯氮平具有严重的、致癫痫发作的危险性,应告知患者避免从事那些因意识突然丧失而对自身或他人带来危险的活动(如操作复杂的机器、驾驶汽车、游泳、登山等)。
(4)发热
发热:在应用氯氮平治疗早期,患者可出现短暂的发热,温度升高0.50C至10C,达到38℃,在治疗的最初3周内发生率最高。这种发热具有自限性,持续治疗则正常化。如果持续发热或增至38.20C以上,可采取中断氯氮平治疗的措施。待退热后再用,发热期间应查血常规,排除感染或粒细胞缺乏。发热可伴有白细胞计数增多或减少。
对于发热的患者应密切监测,以防感染或粒细胞缺乏症的发生。另外,高热也应考虑神经阻滞剂恶性综合征的可能性。曾有不少氯氮平合用锂盐或其他具有中枢神经系统活性的药物导致神经阻滞剂恶性综合征而引起发热的报道。
(5)肺炎
肺炎在氯氮平患者中可能是高度致命的,因为它是氯氮平患者死亡的最重要原因之一。美国、英国和丹麦的观察性研究已经表明了这一点。
美国食品药品管理局(2005)警告,老年行为障碍病人服不典型抗精神病药增加死亡率,死因是心脏病或感染(多为肺炎)。Kuo等(2013)未发现典型抗精神病药会引发肺炎,但发现非典型抗精神病药引发肺炎的危险性增高69%。英国研究证实,529例系列服氯氮平的精神分裂症病人21例死亡,其中5例死于肺炎,故应特别注意精神分裂症并发的肺炎,他们易住监护室,易发生急性呼吸衰竭,使用呼吸机频率高。
病例研究发现感染(及感染的治疗)与氯氮平血药浓度升高之间存在关联;同时也可能会延缓某些患者的感染。之前的一项研究发现,氯氮平血药浓度的升高与复发性肺炎的发生风险增加有关;严重感染可能抑制细胞色素P450酶,导致血液中氯氮平浓度升高。
对于服用氯氮平并伴随感染而住院接受治疗的患者,要监测其吸烟状况、精神状态、肾脏和肝脏功能以及氯氮平血药浓度的变化。对这5个方面进行监测,可有效避免氯氮平毒性导致的不良反应;对于服用氯氮平并伴随感染而住院接受治疗的患者,逐渐减少氯氮平剂量,可能会平衡氯氮平急性不良反应发生风险和精神病症状恶化风险。
炎症会释放细胞因子,降低CYP1A2酶的表达和活性,可能导致由CYP1A2酶代谢药物的中毒。这首先在茶碱中得到了证实,25年后在氯氮平中也得到证实。C-反应蛋白(CRP)升高是细胞因子释放的重要标志物,并且这很可能会导致氯氮平血药浓度增加。
①肺炎机制:
❶抗毒蕈碱M1受体:抗精神病药通过抗M1受体引起口干和食管扩张,减少肠蠕动,导致胃内容物容易反流,引发吸入性肺炎,氯氮平高度抗M1受体(因为它剂量高),奥氮平、喹硫平中度,利培酮和氨磺必利无抗M1受体效应,故引发肺炎的差异比依次为氯氮平(3.18)>奥氮平(1.83)>喹硫平(1.63)>利培酮(1.32)>氨磺必利(1.14),提示肺炎危险性与抗精神病药的抗胆碱M1受体效应有清晰关联。可是,利培酮和氨磺必利因锥体外系反应而需联合苯海索,而苯海素的抗胆碱效应也可引发肺炎。
❷抗组胺H1受体:抗精神病药通过抗H1受体引起镇静,从而抑制吞咽反射,引发吸入肺炎,氯氮平、奥氮平和喹硫平抗H1受体效应强,肺炎差异比最高(>1.5),利培酮和氨磺必利无抗H1受体效应,肺炎差异比较低(<1.4),说明肺炎与抗H1受体也有关联。
❸降低白细胞:氯氮平通过引起粒细胞缺乏而易感肺炎。
②危险程度:抗精神病药联用能强化抗M1和H1受体效应,增加肺炎危险性。其中单用氯氮平或氯氮平联合其他抗精神病药均增加肺炎危险性,而其他不典型抗精神病药只有联用时,才增加肺炎危险性。
③危险时段:奥氮平、喹硫平、利培酮在治疗之初引发肺炎的危险性最高,随着治疗时间的延长,这种危险性逐渐降低。氯氮平例外,不论在什么治疗阶段,肺炎危险性都高,故病人开始服氯氮平或服氯氮平达高剂量时,应密切监测肺炎症状和体征。
④易感基础:有潜在躯体疾病(例如心血管疾病、糖尿病、上呼吸道感染)、常用抗组胺药(抗感冒药中有抗组胺药成分)、严重精神疾病状态、精神分裂症住院180天以上,再服不典型抗精神病药易感肺炎。
此外,通过VigiBase搜索氯氮平患者的肺炎相关病死率,得到了非常令人担忧的结果;2077例死亡结果(比与粒细胞缺乏症相关的病死数还高四倍),以及相对较高的病死率30% (远远高于粒细胞缺乏症的2%)。而且,与3种最常用的第二代抗精神病药相比,肺炎与氯氮平的相关性更高。前者每一种药物的病亡率仅为氯氮平的1/10。
使用氯氮平的患者一旦出现发热,须警惕肺炎的可能性;尤其重要的一点是,氯氮平使用者的肺炎可能较使用其他抗精神病药者更致命,因为炎症反过来可导致氯氮平中毒;肺炎叠加氯氮平中毒是高度致命的。美国食品药品管理局(2005)警告,老年行为障碍病人服不典型抗精神病药增加死亡率,死因是心脏病或感染(多为肺炎)。
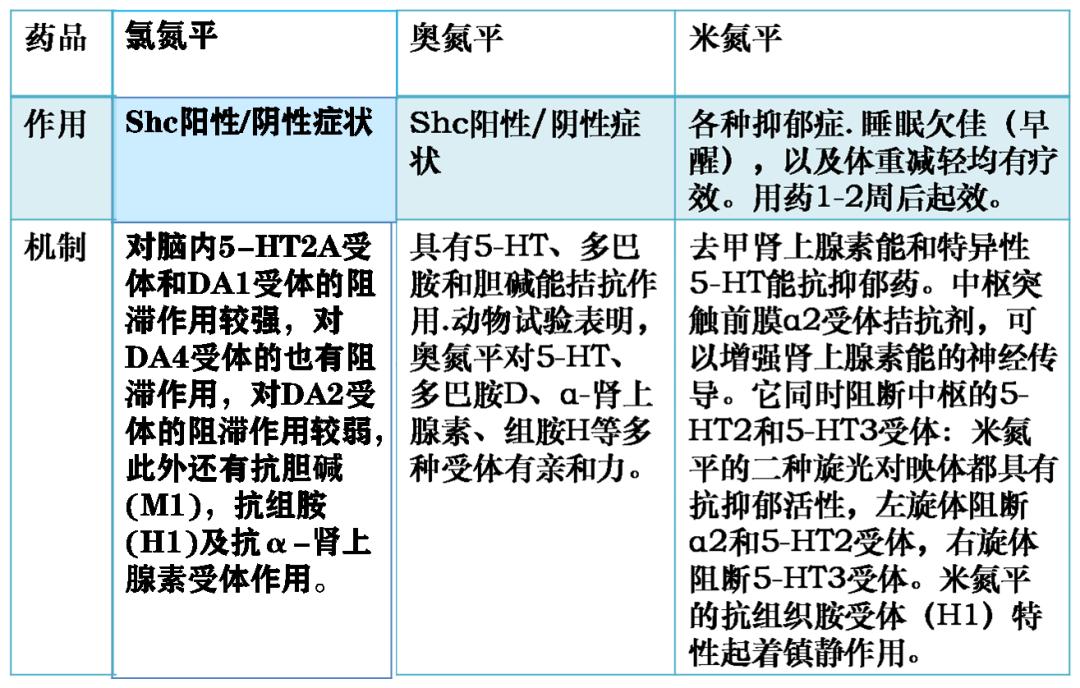
表8 氯氮平、米氮平、奥氮平之间的区别
参考文献:
1.NewmanWJ, et al. Rediscovering clozapine: After a turbulent history, current guidanceon initiating and monitoring. Current Psychiatry 2016 July;15(7):42-46,48-49.
2. Neurotherapeutics. 2017 Jul;14(3):750-761.Clozapine as a Model for Antipsychotic Development.
3. Acta Psychiatr Scand. 2017 Apr;135(4):296-309.The impact of clozapine on hospital use: a systematic review and meta-analysis.
4.Kim DD, Barr AM, Honer WG, Procyshyn RM. Reversal of Dopamine Supersensitivity as a Mechanism of Action of Clozapine. Psychother Psychosom. 2018 Jul 19:1-2. doi: 10.1159/000491700. [Epub ahead of print]
5.Am J Ther. 2018 Mar/Apr; 25(2): e218-e223.Clozapine Rechallenge After Major Adverse Effects: Clinical Guidelines Based on 259 Cases.
6.Rubio JM, Kane JM. How and when to use clozapine. Acta Psychiatr Scand. 2019 Oct 11. doi: 10.1111/acps.13111. [Epub ahead of print]
7.Kim DD, Barr AM, Lu C, et al. Clozapine-Associated Obsessive-Compulsive Symptoms and Their Management: A Systematic Review and Analysis of 107 Reported Cases [published online ahead of print, 2020 Feb 11]. Psychother Psychosom. 2020;1–10. doi:10.1159/000505876
8. Meyer JM, Stahl SM. The Clozapine Handbook. Cambridge University Press; 2019.
9.Siskind D, Nielsen J. Clozapine: a fine balance[J]. Acta Psychiatrica Scandinavica, 2020, 141(3): 175-177.
10.NICK ZAGORSKI. How to Manage Ultra-Resistant Schizophrenia. Published Online:4 Feb 2020. https://doi.org/10.1176/appi.pn.2020.2a1
11.Batya Swift Yasgur, MA, LSW. New schizophrenia treatment guideline released. Publish date: September 4, 2020
12.Takeuchi H, Leucht S, Kane JM, Agid O, Remington G. Antipsychotic Medications: Enhancing Use to Improve Outcomes. Schizophr Bull. 2021 Mar 22:sbab016. doi: 10.1093/schbul/sbab016. Epub ahead of print. PMID: 33748864.
13.喻东山,葛茂宏,苏海陵主编.精神科合理用药手册(第三版).南京:江苏凤凰科学技术出版社,2016:001-087.
14.喻东山,葛茂宏主编.精神疾病临床治疗手册.南京:江苏学技术出版社,2009:13-78.
15.李建民主编.精神病学.北京:清华大学出版社,2011:242-248.
16.郝伟、陆林主编.精神病学(第8版).北京:人民卫生出版社,2018:266-275
17.刘协和,袁德基主译.牛津精神病学教科书.成都:四川大学出版社,656-669
18.师建国主编.实用精神病学.北京:科学技术出版社,111-140
19.赵靖平等.中国精神分裂症防治指南(第二版).中华医学电子音像出版社,2015
本文为澎湃号作者或机构在澎湃新闻上传并发布,仅代表该作者或机构观点,不代表澎湃新闻的观点或立场,澎湃新闻仅提供信息发布平台。申请澎湃号请用电脑访问http://renzheng.thepaper.cn。





- 报料热线: 021-962866
- 报料邮箱: news@thepaper.cn
互联网新闻信息服务许可证:31120170006
增值电信业务经营许可证:沪B2-2017116
© 2014-2024 上海东方报业有限公司




