- +1
甲状腺结节怎么鉴别良、恶性?这5个方面请记住
原创 医学界整理 医学界内分泌频道
*本文所涉及专业部分,仅供医学专业人士阅读参考
良性?恶性?5个要点帮你分清!
早年的流行病学研究显示,在高发的老年和女性人群中,经高分辨率超声检查,19%-67%的随机选择人群有甲状腺结节,而在检出甲状腺结节的人群中,甲状腺癌的检出率大约为5%-10%。
近年来,随着影像学检测技术的普及和检测率的提升,甲状腺癌和甲状腺结节的检出率也出现了激增的趋势。
作为内分泌医生,良性甲状腺结节和恶性甲状腺癌的鉴别是必须掌握的临床技能,也是相关代谢疾病诊疗的基础。
今天,我们就来盘点一下良性甲状腺结节和甲状腺癌的鉴别要点。
鉴别要点1:临床表现
部分恶性甲状腺结节的患者有一些高危的临床表现,如:
分化型甲状腺癌家族史;
青少年时期的放射线暴露史;
男性;
病灶高摄取18F-氟脱氧葡萄糖;
甲癌个人史;
个人或家族中有多发性内分泌腺瘤病2型或甲状腺髓样癌病史;
血清降钙素>50~100pg/ml;
核泄漏事件暴露病史。
鉴别要点2:彩超表现
对于甲状腺的病变,彩超检查是当之无愧的最简单经济的办法。恶性甲状腺结节可能的超声下征象包括:低回声、边界不清、垂直生长、微钙化。如果在检查过程中发现甲状腺结节是这样的情况,那么我们就需要警惕了。
超声检查疑似恶性结节,那么恶性程度大约是多少?是否需要活检?美国甲状腺协会(ATA)曾经制订了甲状腺结节超声征象分类表:
表1. 恶性甲状腺结节超声特点、恶性程度以及是否考虑活检
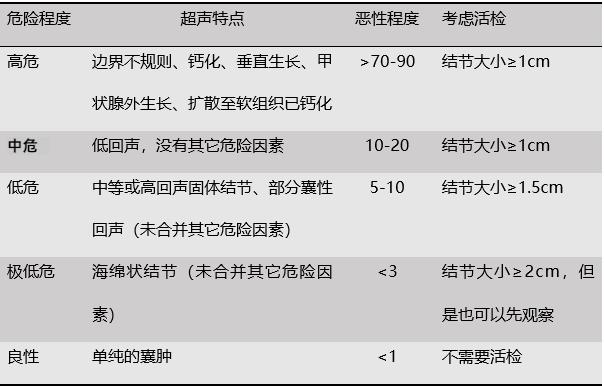
除上表之外,目前普遍采用的还有TI-RADS分级方法。TI-RADS将甲状腺结节分为6类,1类阴性,2类良性,3类可能良性,4类可疑恶性,5类高度怀疑恶性,6类为经病理学确诊的恶性病变。
鉴别要点3:细胞学表现
B超发现怀疑恶性的结节,推荐进行B超引导下的细针穿刺细胞学检查。临床上常通过Bethesda分级对细针穿刺的细胞形态进行划分,判断其良恶性程度。
甲状腺细针穿刺细胞学病理(TBSRTC)所提示的恶性风险度和临床处理意见,2017年进行了更新如下:
表2 两版TBSRTC中各类别细胞学结果的恶性风险度和临床处理
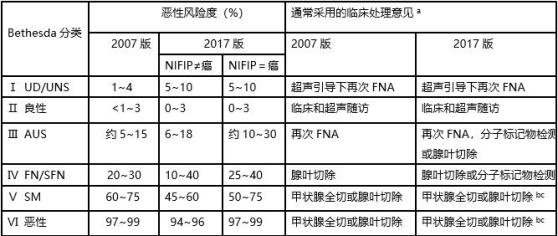
注:a 最终临床处理策略需结合其他因素(如临床表现、超声特点):b 有研究推荐使用分子标记物检测决策甲状腺手术类型(腺叶切除、全切);c 如果细胞学诊断为“可以转移癌”和“恶性(转移癌)”,则甲状腺手术不适用(刘倩,关海霞.中华内分泌杂志,2018第5期)。
鉴别要点4:血清标记物
2017年,中国抗癌协会发布了《甲状腺癌血清标记物临床应用专家共识》。共识对常见的血清标志物的意义进行了阐述,其中重点包括:
Tg不推荐用于甲状腺肿瘤的良恶性的诊断鉴别。(推荐等级:E)
Tg与TgAb可作为甲状腺癌术前常规检测,且建议两者同时检测作为初始临床状态及血清学指标基线的评估。(推荐等级:A)
怀疑甲状腺恶性肿瘤的患者,术前应常规检测血清降钙素(Ctn),以对甲状腺髓样癌(MTC)进行鉴别筛查。Ctn升高或考虑MTC的患者,应同时检测CEA。(推荐等级:B)
升高的血清Ctn值可以反映患者体内MTC瘤负荷水平,作为指导MTC临床评估的有力证据。(推荐等级:A)
对于HMTC家系突变基因携带者,从婴儿期即可定期进行血清Ctn监测,有利于早期发现病情变化并根据患者情况酌情考虑是否行手术治疗。(推荐等级:B)
从共识中可以看出,血清降钙素是诊断和评估MTC的重要方法。同时,临床上面临着这样一个困境:细针穿刺细胞学诊断甲状腺髓样癌的检出率仅仅为50%左右。如果将二者结合,能否提高诊断率?
2018年中华医学会第十七次全国内分泌学学术大会上,来自上海市内分泌代谢病研究所的叶蕾教授指出,瑞金医院的研究显示,如果对细针穿刺液中的降钙素含量进行检测,诊断髓样癌的准确率将有望达到100%。
注:2017.9~2018.7瑞金医院对患者的共21个甲状腺结节和20个颈部淋巴结共41个病灶进行穿刺灌洗液降钙素检测,最终11例患者确诊MTC,行手术治疗。与手术病理结果对比,结果显示:单纯细胞学检测的敏感性仅为50.0%;而细针穿刺液降钙素检测的诊断敏感性、特异性均为100%。
鉴别要点5:基因学检测
目前,>90%的甲状腺癌已经能够找到与之相关的基因异常。我们先来认识几个与甲状腺癌相关的“明星分子”:
BRAF
据不同文献报道,甲状腺乳头状癌中,BRAF V600E突变的发生率为15%~80%。瑞金医院的数据显示,该基因突变率为68.7%。BRAF突变与乳头状甲状腺癌(PTC)复发、死亡相关:BRAF V600E突变阳性的患者,复发率和死亡率均高于阴性患者。
TERT(端粒逆转录酶)
TERT在甲状腺癌中较为常见的突变位点是C228T。发生率在乳头状甲状腺癌(PTC)中为11.3%,滤泡状甲状腺癌(FTC)17.1%,低分化甲状腺癌(PDTC)43.2%,未分化甲状腺癌(ATC)40.1%。它的突变情况也与甲癌的恶性程度、复发、死亡有关:发生突变的患者肿瘤复发率和死亡率均有上升。
RAS
有文献对HRAS/NRAS/KRAS突变阳性的甲状腺结节进行分析发现,76%结节为恶性,其中滤泡型甲状腺乳头状癌(FVPTC)最为常见。HRAS突变阳性恶性风险最高(92%),其次是NRAS(74%),KRAS(64%)。
胚系RET突变
RET基因型与髓样癌患者的临床表型具有很好的相关关系。瑞金医院研究发现,50.8%的髓样癌患者存在胚系RET基因突变,其中80.8%位于C643 F/G/R/S/W/Y位点。
腺瘤样结节相关突变基因
除了甲状腺癌外,良性腺瘤样结节也存在频发突变基因,包括SPOP(29,11.2%)、EZH1(24, 9.3%)与ZNF148突变(14,5.4%)。
由于甲状腺肿瘤的基因异常靶点众多,人群中存在一定异质性,因此多分子联合检测应运而生,以提高诊断的敏感性和特异性。
1、Thyroseq V2检测:该检测方法包括14个基因-点突变、42种融合基因、8个基因的表达,以评估FNA样本的突变情况与细胞组成。
有研究者自2014~2015年通过对不典型增生/滤泡状腺瘤FNA样本进行检测发现,Thyroseq V2诊断甲状腺癌的敏感性90.9%,特异性92.1%。
鉴于Thyroseq V2的高敏感性和特异性,2017年Nikiforov等人推荐,对于Bethesda III-IV期结节的良恶性鉴别,可以应用Thyroseq V2来指导治疗策略,如下图所示:
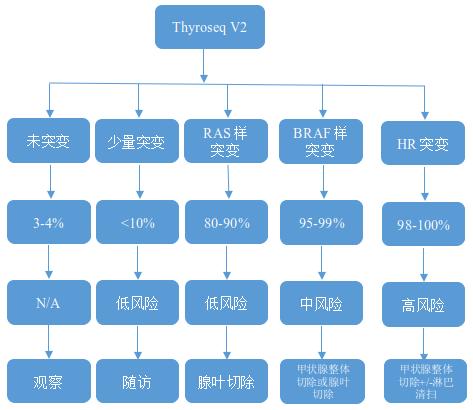
图1 Thyroseq V2在Bethesda III-IV期结节的应用
注:图中第一至第4行依次为检测结果、恶变概率、肿瘤类型/复发风险、管理措施。
2、Thyroseq V3:为V2版本的升级版,共112个基因,包括点突变、插入缺失、融合基因、拷贝数变异、表达异常;可以用于区分PTC、FTC、Hurthle cell病灶、MTC、甲状旁腺结节的鉴别。在FNA的验证样本中发现,Thyroseq V3的敏感性98.0%、特异性81.8%、准确性达90.9%。
3、Afirma基因表达分类(GEC):该检测方法包括167个差异表达基因。有研究对49个研究中心,265个无法判断细胞性质的结节进行前瞻性研究,证实GEC对不典型增生的阴性预测值达到95%,滤泡状腺瘤达到94%,并且它可使得GEC良性的手术比例从74%下降到7.1%。
总体来说,基于甲状腺结节的生物学行为,或许可将结节分为以下3类:
1、良性结节:腺瘤样结节/结节性甲状腺肿、炎症性结节、腺瘤。
2、惰性甲癌:非浸润性滤泡型甲状腺肿瘤(NIFTP)、低危分化型甲状腺癌(DTC)。
3、进展性甲癌:未分化癌、低分化甲状腺癌(PDTC)、甲状腺髓样癌(MTC)、高危分化型甲状腺癌。
值得一提的是,根据上海上海交通大学附属瑞金医院2018年发表在 Cell Communication 上的研究,良性甲状腺结节并不是恶性甲状腺癌的来源,因此患者在确诊良性结节之后,不要过分担心其演变成甲状腺癌,只要适度随访观察即可。
总结
在临床工作中,我们需要结合患者的病史、临床特征、甲状腺结节的B超征象对良恶性结节做出基本判断,必要时需进行细针穿刺活检,同时可结合血清学标记物、基因检测等多种手段进行联合检测,仔细鉴别。
参考文献:
[1] 甲状腺结节的病因与流行病学趋势[J].中国普外基础与临床杂志,2011,18(8):800-802.
[2] 《解放日报·上观新闻》:瑞金内分泌团队发布重大成果:良性甲状腺结节不会变成甲状腺癌
本文首发:医学界内分泌频道
原标题:《甲状腺结节怎么鉴别良、恶性?这 5 个方面请记住!》
本文为澎湃号作者或机构在澎湃新闻上传并发布,仅代表该作者或机构观点,不代表澎湃新闻的观点或立场,澎湃新闻仅提供信息发布平台。申请澎湃号请用电脑访问http://renzheng.thepaper.cn。





- 报料热线: 021-962866
- 报料邮箱: news@thepaper.cn
互联网新闻信息服务许可证:31120170006
增值电信业务经营许可证:沪B2-2017116
© 2014-2024 上海东方报业有限公司




